Extraospedaliera
- Lesioni da scoppio
- Tourniquet: indicazioni e reali benefici del suo utilizzo
- Duty of Care, gli algoritmi dell'emergenza
- Linee Guida sulla gestione preospedaliera delle vie aeree
- Gestione preospedaliera vie aeree paziente in arresto cardiaco
- Gestione preospedaliera vie aeree nel paziente traumatizzato
- Gestione preospedaliera vie aeree nel paziente medico
- Modificatori della tecnica per gestione preospedaliera vie aeree
- Taranto: servizio di emergenza-urgenza 118 rischia il collasso
- Gestione delle vie aeree nei traumi penetranti gravi
- Arresto cardiaco, nuovo punteggio per prevedere morte cerebrale
- Consenso internazionale RCP: aggiornamento ILCOR 2023
- Partita per il Medio Oriente la nave-ospedale Vulcano
- Gestione emergenze territoriali, l'esperienza 118 di Pozzuoli
- Effetti del primo tempo di somministrazione di adrenalina
- Fattori prognostici per ECPR
- Linee Guida su gestione del paziente critico in elisoccorso
- Campi Flegrei, prove di evacuazione negli ospedali
- Supporto vitale extracorporeo in shock cardiogeno da infarto
- Intubazione endotracheale in gravi lesioni cerebrali traumatiche
- Caratteristiche delle lesioni contusive mortali
- Chiunque può annegare, nessuno dovrebbe
- Piano Caldo: Ministero introduce il Codice Calore
- Oltre l'emergenza: l'espansione del ruolo infermieristico
- Istruzioni pre arrivo RCP: effetti chiamate rete fissa o mobile
- SORES, il cervello del sistema emergenza FVG
- Segno di Battle
- Trauma cranico: le ultime novità pubblicate in letteratura
- Gestione trauma cranico: nuove linee guida NICE 2023
- Intossicazione da monossido di carbonio
- Adrenalina in ACR extraospedaliero: impatto via somministrazione
- Quanto ventilare durante RCP in ACR extraospedaliero
- Associazione prognostica tra fragilità e outcome post ACR
- Vittime di valanghe, raccomandazioni ICAR MedCom 2023
- Gestione vie aeree: focus sull'ipotensione postintubazione
- Gestione vie aeree in arresto cardiaco extraospedaliero
- Infermieri in ambulanza, Nursind e Opi: stop alle polemiche
- Focus sull'arresto cardiaco pediatrico extraospedaliero
- Lesioni toraciche nei traumatizzati: epidemiologia e mortalità
- Ipoglicemia come causa reversibile dell’arresto cardiaco
- ECPR in arresto cardiaco con ritmo iniziale di asistolia
- Chiamata al 118 con problemi poco chiari: diagnosi e mortalità
- Sintomi prodromici riferiti nelle 24 ore precedenti un ACC
- Videolaringoscopia o laringoscopia diretta in ACC extraospedaliero
- Vie di somministrazione farmaci nell'ACC extraospedaliero
- Infermiere in ambulanza
- Consenso internazionale RCP: aggiornamento ILCOR 2022
- Presenza dei familiari durante la rianimazione cardiopolmonare
- Strategie di defibrillazione per la FV refrattaria
- Effetti del trasporto in elicottero sulla pressione intracranica
- Ecografia in ambito preospedaliero: a che punto siamo
- Processo decisionale rianimazione preospedaliera oltre la clinica
- Relazione tra decelerazione e pressione intracranica
- SpO2 post-rianimazione preospedaliera e sopravvivenza dopo arresto cardiaco
- Previsione precoce arresto cardiaco refrattario allo shock
- Compressioni toraciche e livelli di EtCO2 durante RCP
- Infermieri in ambulanza, Nursind: stop alle polemiche
- Infermieri del 118 chiedono l’indennità fissa
- Rischio nucleare, pubblicato il nuovo piano nazionale
- Il caso dei Protocolli infermieristici 118 Taranto
- L’importanza dei First Responder in caso di arresto cardiaco
- Defibrillatore con drone nell’arresto cardiaco extraospedaliero
- Ambulanze a rischio la produzione dei veicoli di soccorso
- Colpito da arresto cardiaco, infermiere lo salva
- Sicurezza delle compressioni toraciche meccaniche e manuali
- ECPR: nuovo acronimo per la selezione di pazienti eleggibili
- Paziente politraumatizzato: quale futuro per l’immobilizzazione
- Eventi calcistici, piano operativo per l’assistenza sanitaria
- Video in diretta dagli smartphone al dispatcher migliora RCP
- Unità mobili dedicate migliorano esiti dei pazienti trattati
- Bassa EtCO2 preospedaliera predice shock emorragico in PS
- Benefici angiografia coronarica precoce dopo arresto cardiaco
- Supporto extracorporeo meccanico in caso di arresto cardiaco
- Rianimazione cardiopolmonare extracorporea (eCPR)
- Linee Guida ERC 2021
- Inaugurato treno sanitario, a bordo 18 infermieri esperti
- Aumento della mortalità per infarto durante l'era Covid-19
- Incidenza arresto cardiaco durante Covid-19 in Lombardia
- Verso il futuro della rianimazione cardiopolmonare
- Outcome a lungo termine dello studio Paramedic-2
- Quando l’utilizzo dell’elisoccorso è realmente vantaggioso
- Approccio pratico alle cause reversibili di arresto cardiaco
- Aggiornamento linee guida AHA: RCP e assistenza cardiovascolare
- Arresto cardiaco e impatto delle istruzioni pre-arrivo
- Problema arresto cardiaco pre-ospedaliero in era Covid-19
- Morso del ragno violino, cosa fare
- Infermiere nel soccorso alpino, responsabilità e competenze
- Incidenza arresto cardiaco in pandemia Covid-19
- Idroambulanza, il 118 in ambiente marino
- Barella per trasporto in biocontenimento
- Tempistiche interventi 118
- Gestione vie aeree in caso sospetto o accertato di Covid-19
- RCP in caso sospetto o accertato di Covid-19
- Italia in ritardo sulla geolocalizzazione chiamate 118
- Volet costale
- Trauma cranico penetrante
- Rottura di aorta e grandi vasi toracici da trauma penetrante
- Trauma penetrante addominale
- Lesioni ai polmoni da trauma penetrante
- Trauma penetrante
- Lesioni pleuriche da trauma penetrante toracico
- Trauma penetrante toracico
- 112, il Numero Unico di Emergenza nella realtà genovese
- La sindrome del bambino scosso
- Barella autocaricante
- Sicurezza in ambulanza degli operatori del soccorso
- Advanced life support pediatrico
- Barella cucchiaio
- Riconoscere il bambino in condizioni critiche
- Apparecchio di Ricerca dei Travolti in Valanga - ARTVA
- Trasporto in emergenza neonatale e assistito materno
- Autista soccorritore, il disegno di legge presentato in Senato
- Coperta isotermica
- Shock anafilattico
- Crollo ponte Morandi, un anno dopo: i racconti dal 112
- Puntura di vespa, come riconoscerla e cosa fare
- National Early Warning Score nelle emergenze territoriali
- Tavola spinale
- Extraospedaliera: metodo SBAR e competenze avanzate
- Ustioni minori: la gestione vulnologica
- Pacing transcutaneo esterno, terapia elettrica in emergenza
- Ambulanza con rete 5G, la sanità del futuro
- Embolia da liquido amniotico
- Flight Nurse: l'infermiere di elisoccorso negli Stati Uniti
- Cricotiroidotomia, una manovra salvavita di emergenza
- Rilevatore di monossido di carbonio - CO Detector
- Collare cervicale, la tecnica di posizionamento
- Collare cervicale, caratteristiche e funzioni
- Ventilatori polmonari portatili o da trasporto
- Zaino di soccorso in emergenza extraospedaliera
- Commozione cerebrale, sintomi e trattamento
- Sintomi e cause di arresto respiratorio
- Infermieri e gestione del morso di vipera
- Morso di vipera, cosa fare e cosa non fare
- Intossicazione da funghi, come riconoscerla e cosa fare
- Tactical Combat Casualty Care, approccio al militare ferito
- CPAP nel preospedaliero
- Direttiva per l'utilizzo di infermieri e medici nelle catastrofi
- Formaldeide, cosa si rischia con l'esposizione a formalina
- Taser, sicurezza e rischi legati al suo utilizzo
- Puntura di tracina, cosa fare e cosa non fare
- Punture di medusa, cosa fare e cosa non fare
- Gestione del paziente ustionato nel preospedaliero
- Effetto adrenalina in arresto cardiaco, le nuove evidenze
- Danno a carico del capo, il trauma cranico
- Ambulanza, com'è fatta e quali tipologie esistono
- L’infermiere di elisoccorso: da quassù si domina il mondo
- Assistenza al parto extraospedaliero
- Gestione team secondo Anesthesia Crisis Resource Management
- Gestione del trauma spinale nelle prime fasi cruciali
- Immunoprofilassi antitetanica in emergenza
- Alfabeto fonetico NATO, comunicazioni standard via radio
- L’effetto del freddo, gestione paziente ipotermico e assiderato
- Gestione del paziente folgorato
- Somministrazione farmaci salvavita, cosa dice la legge
- I soccorsi al paziente con sindrome da annegamento
- Folgorazione elettrica, caratteristiche ed effetti sull'uomo
- Inserimento infermiere neoassunto in Centrale Operativa 118
- Centrale Operativa, la gestione delle emergenze territoriali
- Maxiemergenza: Gestione di una catastrofe o evento maggiore
- Dispatch telefonico Centrale 118: Cos'è e come funziona
- ACR: Conoscere e riconoscere precocemente l’arresto cardiaco
- Gestione del paziente con trauma grave
- Cos'è un defibrillatore, com'è fatto e come si usa
- Automedica, l'infermiere nel soccorso avanzato sul territorio
- Ostruzione delle vie aeree, le manovre salvavita
- Ecg, esecuzione del tracciato in mano ai soccorritori volontari
- Terrorismo, quando il soccorso diventa sostegno
- Als, le manovre di supporto vitale avanzato nell’adulto
- Sindrome da schiacciamento, le manovre di primo soccorso
- Fuori dalla slavina, tra emozione e sangue freddo
- Gestione dolore nell’extraospedaliero: l’esempio Emilia Romagna
- Area critica: l’infermiere figura centrale dell’assistenza
- Infermiere e maxi-emergenza: simulazione disastro aereo
- Gravidanza e politrauma: strategie di intervento
- Numero Unico di Emergenza 112: non è il vecchio 118
- NUE 112: ecco come funziona in Lombardia
- 112, in Italia arriva il numero unico per le emergenze
- Lo strano caso della chiamata al 112
- Trasporto dei pazienti con STEMI
Il segno di Battle - dal nome del chirurgo inglese William Battle che lo descrisse circa 130 anni fa studiando una serie di casi di trauma cranico che coinvolgono commozioni cerebrali - è un caratteristico segno fisico di trauma alla testa che potrebbe essere indicativo di un trauma cerebrale. Clinicamente può comparire in seguito ad un trauma cranico tipicamente contusivo e generalmente accidentale. La sua presenza indica una condizione molto seria.
Che cos’è il segno di Battle e come manifesta
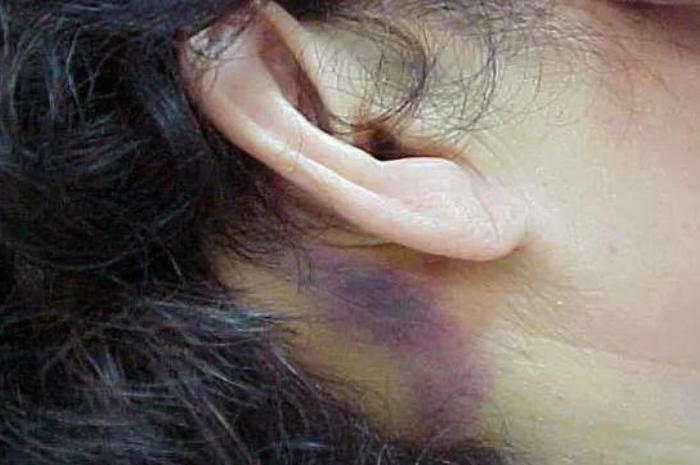
Manifestazione di segno di Battle
Il segno di Battle è infatti un indicatore clinico di una lesione ossea, la più comune e grave, nella fossa cranica posteriore della base del cranio.
È predittivo, in oltre il 75% dei casi, di una frattura cranica basilare che tende ad attraversare il seno paranasale dell'osso frontale o l'orecchio medio situato nell'osso temporale.
La sua presenza suggerisce, nel 66% dei traumi, anche lesioni intracraniche.
Noto anche come ecchimosi mastoide, si tratta di un'area di ecchimosi visibile nella regione retro-auricolare, vicino al processo mastoideo dell'osso temporale, che può essere rilevata durante la prima valutazione clinica di un soggetto con una storia recente di trauma cranico.
Si manifesta come un evidente livido non comune, a forma di mezzaluna dietro una o entrambe le orecchie. L'ecchimosi compare sulla superficie della pelle ed è causata dalla fuoriuscita di sangue nei tessuti dai vasi sanguigni rotti. Si sviluppa normalmente entro 24-36 ore dopo l'evento traumatico.
Caratteristiche del segno di Battle
A differenza di un livido comune causato da una ferita diretta, la raccolta ematica tipica del segno di Battle svanisce lentamente, restando visibile per diverse settimane e non cambia colore. Resta violacea, intensa. Vasta.
Le dimensioni del segno sono variabili e possono estendersi lungo la parte posteriore del collo. Talvolta il segno di Battle si accompagna ad ecchimosi periorbitarie (occhi da procione). Se è presente concomitante fuoriuscita di liquido cerebrospinale dalle orecchie (otoliquorrea) e dal naso (rinoliquorrea), la frattura della base cranica è certa.
Un colpo alla testa talmente forte da produrre il segno di Battle potrebbe causare lesioni anche ai nervi cranici, al tronco cerebrale e portare ad una emorragia intracranica e persino alla morte.
Il segno di Battle indica che una o più ossa del cranio sono state rotte. Dopo che il cranio si è fratturato, il segno potrebbe non comparire subito ma dopo qualche giorno. Pertanto, una lesione significativa alla testa - causa comune di invalidità e morte - è una condizione sempre insidiosa che richiede una immediata valutazione medica.
Un po’ di numeri sulle fratture del cranio
Le fratture alla base del cranio sono causate da traumi contusivi violenti. L'impatto alla testa è importante, ad alta velocità. Collisioni di veicoli a motore, incidenti automobilistici e sportivi, lesioni ai pedoni, cadute ed aggressioni sono le cause più frequenti.
Sono fratture rare, rappresentano il 19-21% delle fratture del cranio e sono presenti in circa il 4% di pazienti con trauma cranico grave. Generalmente associate nel 50% dei casi ad un'altra lesione del sistema nervoso centrale, le fratture alla base del cranio coinvolgono l'osso petroso, il condotto uditivo esterno e la membrana timpanica.
Poiché il 15% dei pazienti con frattura cranica basilare presenta una lesione associata del rachide cervicale, è fondamentale escludere tali lesioni in tutti i pazienti che presentano segno di Battle.
Se compare entro 48 ore dopo il trauma, il segno di Battle è correlato con un trauma cranico grave, valutato secondo la Glasgow Coma Scale, con possibile danno neurologico.
Sebbene il segno di Battle sia un buon indicatore di trauma cranico, vengono presi in considerazione altri segni fisici e sintomi neurologici per valutare e diagnosticare correttamente una frattura del cranio (eloquio confuso, disorientamento e diminuzione della vigilanza).
La diagnosi radiologica di una frattura della base cranica è tuttavia difficile. La TC talora evidenzia la frattura, ma più spesso ne rileva i segni indiretti, quali livello idro-aereo nei seni sfenoidale, frontale o mastoideo.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?