Extraospedaliera
- Infermiere trasferito a Padova sospeso dal servizio in attesa di chiarimenti giudiziari
- Lesioni da scoppio
- Tourniquet: indicazioni e reali benefici del suo utilizzo
- Duty of Care, gli algoritmi dell'emergenza
- Linee Guida sulla gestione preospedaliera delle vie aeree
- Gestione preospedaliera vie aeree paziente in arresto cardiaco
- Gestione preospedaliera vie aeree nel paziente traumatizzato
- Gestione preospedaliera vie aeree nel paziente medico
- Modificatori della tecnica per gestione preospedaliera vie aeree
- Taranto: servizio di emergenza-urgenza 118 rischia il collasso
- Gestione delle vie aeree nei traumi penetranti gravi
- Arresto cardiaco, nuovo punteggio per prevedere morte cerebrale
- Consenso internazionale RCP: aggiornamento ILCOR 2023
- Partita per il Medio Oriente la nave-ospedale Vulcano
- Gestione emergenze territoriali, l'esperienza 118 di Pozzuoli
- Effetti del primo tempo di somministrazione di adrenalina
- Fattori prognostici per ECPR
- Linee Guida su gestione del paziente critico in elisoccorso
- Campi Flegrei, prove di evacuazione negli ospedali
- Supporto vitale extracorporeo in shock cardiogeno da infarto
- Intubazione endotracheale in gravi lesioni cerebrali traumatiche
- Caratteristiche delle lesioni contusive mortali
- Chiunque può annegare, nessuno dovrebbe
- Piano Caldo: Ministero introduce il Codice Calore
- Oltre l'emergenza: l'espansione del ruolo infermieristico
- Istruzioni pre arrivo RCP: effetti chiamate rete fissa o mobile
- SORES, il cervello del sistema emergenza FVG
- Segno di Battle
- Trauma cranico: le ultime novità pubblicate in letteratura
- Gestione trauma cranico: nuove linee guida NICE 2023
- Intossicazione da monossido di carbonio
- Adrenalina in ACR extraospedaliero: impatto via somministrazione
- Quanto ventilare durante RCP in ACR extraospedaliero
- Associazione prognostica tra fragilità e outcome post ACR
- Vittime di valanghe, raccomandazioni ICAR MedCom 2023
- Gestione vie aeree: focus sull'ipotensione postintubazione
- Gestione vie aeree in arresto cardiaco extraospedaliero
- Infermieri in ambulanza, Nursind e Opi: stop alle polemiche
- Focus sull'arresto cardiaco pediatrico extraospedaliero
- Lesioni toraciche nei traumatizzati: epidemiologia e mortalità
- Ipoglicemia come causa reversibile dell’arresto cardiaco
- ECPR in arresto cardiaco con ritmo iniziale di asistolia
- Chiamata al 118 con problemi poco chiari: diagnosi e mortalità
- Sintomi prodromici riferiti nelle 24 ore precedenti un ACC
- Videolaringoscopia o laringoscopia diretta in ACC extraospedaliero
- Vie di somministrazione farmaci nell'ACC extraospedaliero
- Infermiere in ambulanza
- Consenso internazionale RCP: aggiornamento ILCOR 2022
- Presenza dei familiari durante la rianimazione cardiopolmonare
- Strategie di defibrillazione per la FV refrattaria
- Effetti del trasporto in elicottero sulla pressione intracranica
- Ecografia in ambito preospedaliero: a che punto siamo
- Processo decisionale rianimazione preospedaliera oltre la clinica
- Relazione tra decelerazione e pressione intracranica
- SpO2 post-rianimazione preospedaliera e sopravvivenza dopo arresto cardiaco
- Previsione precoce arresto cardiaco refrattario allo shock
- Compressioni toraciche e livelli di EtCO2 durante RCP
- Infermieri in ambulanza, Nursind: stop alle polemiche
- Infermieri del 118 chiedono l’indennità fissa
- Rischio nucleare, pubblicato il nuovo piano nazionale
- Il caso dei Protocolli infermieristici 118 Taranto
- L’importanza dei First Responder in caso di arresto cardiaco
- Defibrillatore con drone nell’arresto cardiaco extraospedaliero
- Ambulanze a rischio la produzione dei veicoli di soccorso
- Colpito da arresto cardiaco, infermiere lo salva
- Sicurezza delle compressioni toraciche meccaniche e manuali
- ECPR: nuovo acronimo per la selezione di pazienti eleggibili
- Paziente politraumatizzato: quale futuro per l’immobilizzazione
- Eventi calcistici, piano operativo per l’assistenza sanitaria
- Video in diretta dagli smartphone al dispatcher migliora RCP
- Unità mobili dedicate migliorano esiti dei pazienti trattati
- Bassa EtCO2 preospedaliera predice shock emorragico in PS
- Benefici angiografia coronarica precoce dopo arresto cardiaco
- Supporto extracorporeo meccanico in caso di arresto cardiaco
- Rianimazione cardiopolmonare extracorporea (eCPR)
- Linee Guida ERC 2021
- Inaugurato treno sanitario, a bordo 18 infermieri esperti
- Aumento della mortalità per infarto durante l'era Covid-19
- Incidenza arresto cardiaco durante Covid-19 in Lombardia
- Verso il futuro della rianimazione cardiopolmonare
- Outcome a lungo termine dello studio Paramedic-2
- Quando l’utilizzo dell’elisoccorso è realmente vantaggioso
- Approccio pratico alle cause reversibili di arresto cardiaco
- Aggiornamento linee guida AHA: RCP e assistenza cardiovascolare
- Arresto cardiaco e impatto delle istruzioni pre-arrivo
- Problema arresto cardiaco pre-ospedaliero in era Covid-19
- Morso del ragno violino, cosa fare
- Infermiere nel soccorso alpino, responsabilità e competenze
- Incidenza arresto cardiaco in pandemia Covid-19
- Idroambulanza, il 118 in ambiente marino
- Barella per trasporto in biocontenimento
- Tempistiche interventi 118
- Gestione vie aeree in caso sospetto o accertato di Covid-19
- RCP in caso sospetto o accertato di Covid-19
- Italia in ritardo sulla geolocalizzazione chiamate 118
- Volet costale
- Trauma cranico penetrante
- Rottura di aorta e grandi vasi toracici da trauma penetrante
- Trauma penetrante addominale
- Lesioni ai polmoni da trauma penetrante
- Trauma penetrante
- Lesioni pleuriche da trauma penetrante toracico
- Trauma penetrante toracico
- 112, il Numero Unico di Emergenza nella realtà genovese
- La sindrome del bambino scosso
- Barella autocaricante
- Sicurezza in ambulanza degli operatori del soccorso
- Advanced life support pediatrico
- Barella cucchiaio
- Riconoscere il bambino in condizioni critiche
- Apparecchio di Ricerca dei Travolti in Valanga - ARTVA
- Trasporto in emergenza neonatale e assistito materno
- Autista soccorritore, il disegno di legge presentato in Senato
- Coperta isotermica
- Shock anafilattico
- Crollo ponte Morandi, un anno dopo: i racconti dal 112
- Puntura di vespa, come riconoscerla e cosa fare
- National Early Warning Score nelle emergenze territoriali
- Tavola spinale
- Extraospedaliera: metodo SBAR e competenze avanzate
- Ustioni minori: la gestione vulnologica
- Pacing transcutaneo esterno, terapia elettrica in emergenza
- Ambulanza con rete 5G, la sanità del futuro
- Embolia da liquido amniotico
- Flight Nurse: l'infermiere di elisoccorso negli Stati Uniti
- Cricotiroidotomia, una manovra salvavita di emergenza
- Rilevatore di monossido di carbonio - CO Detector
- Collare cervicale, la tecnica di posizionamento
- Collare cervicale, caratteristiche e funzioni
- Ventilatori polmonari portatili o da trasporto
- Zaino di soccorso in emergenza extraospedaliera
- Commozione cerebrale, sintomi e trattamento
- Sintomi e cause di arresto respiratorio
- Infermieri e gestione del morso di vipera
- Morso di vipera, cosa fare e cosa non fare
- Intossicazione da funghi, come riconoscerla e cosa fare
- Tactical Combat Casualty Care, approccio al militare ferito
- CPAP nel preospedaliero
- Direttiva per l'utilizzo di infermieri e medici nelle catastrofi
- Formaldeide, cosa si rischia con l'esposizione a formalina
- Taser, sicurezza e rischi legati al suo utilizzo
- Puntura di tracina, cosa fare e cosa non fare
- Punture di medusa, cosa fare e cosa non fare
- Gestione del paziente ustionato nel preospedaliero
- Effetto adrenalina in arresto cardiaco, le nuove evidenze
- Danno a carico del capo, il trauma cranico
- Ambulanza, com'è fatta e quali tipologie esistono
- L’infermiere di elisoccorso: da quassù si domina il mondo
- Assistenza al parto extraospedaliero
- Gestione team secondo Anesthesia Crisis Resource Management
- Gestione del trauma spinale nelle prime fasi cruciali
- Immunoprofilassi antitetanica in emergenza
- Alfabeto fonetico NATO, comunicazioni standard via radio
- L’effetto del freddo, gestione paziente ipotermico e assiderato
- Gestione del paziente folgorato
- Somministrazione farmaci salvavita, cosa dice la legge
- I soccorsi al paziente con sindrome da annegamento
- Folgorazione elettrica, caratteristiche ed effetti sull'uomo
- Inserimento infermiere neoassunto in Centrale Operativa 118
- Centrale Operativa, la gestione delle emergenze territoriali
- Maxiemergenza: Gestione di una catastrofe o evento maggiore
- Dispatch telefonico Centrale 118: Cos'è e come funziona
- ACR: Conoscere e riconoscere precocemente l’arresto cardiaco
- Gestione del paziente con trauma grave
- Cos'è un defibrillatore, com'è fatto e come si usa
- Automedica, l'infermiere nel soccorso avanzato sul territorio
- Ostruzione delle vie aeree, le manovre salvavita
- Ecg, esecuzione del tracciato in mano ai soccorritori volontari
- Terrorismo, quando il soccorso diventa sostegno
- Als, le manovre di supporto vitale avanzato nell’adulto
- Sindrome da schiacciamento, le manovre di primo soccorso
- Fuori dalla slavina, tra emozione e sangue freddo
- Gestione dolore nell’extraospedaliero: l’esempio Emilia Romagna
- Area critica: l’infermiere figura centrale dell’assistenza
- Infermiere e maxi-emergenza: simulazione disastro aereo
- Gravidanza e politrauma: strategie di intervento
- Numero Unico di Emergenza 112: non è il vecchio 118
- NUE 112: ecco come funziona in Lombardia
- 112, in Italia arriva il numero unico per le emergenze
- Lo strano caso della chiamata al 112
- Trasporto dei pazienti con STEMI
Il tourniquet (TQ) è uno strumento che viene utilizzato per gestire le emorragie delle estremità corporee. Si tratta di un laccio emostatico di grandi dimensioni, in grado di arrestare o ridurre l’emorragia di un arto o estremità una volta applicato. È stato utilizzato per la prima volta in ambito militare a metà del 1600, per gestire le emorragie dovute ai ferimenti nel corso delle guerre. Dopo la Seconda Guerra Mondiale si è vista una progressiva riduzione dell’utilizzo del tourniquet, poiché il suo utilizzo era diventato non solo eccessivo, ma spesso anche ingiustificato, con una conseguente crescita dei danni da utilizzo inappropriato.
Cosa dice la letteratura sull’utilizzo del tourniquet (TQ)
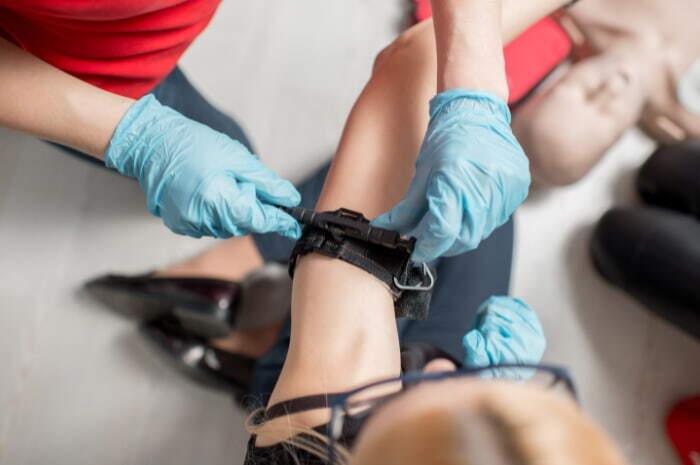
Il tourniquet è laccio emostatico di grandi dimensioni utilizzato per gestire le emorragie delle estremità corporee.
Nel testo di Graham et al (1992) dal titolo “The Medical Department - Medical Service in the European Theatre of Operations — US Army Center of Military History", viene riportato:
I soldati, medici o non medici, usavano regolarmente, ma in modo improprio, i lacci emostatici. Li applicavano inutilmente; li lasciavano allentati per troppo tempo; e occasionalmente trasferivano i pazienti con i lacci emostatici nascosti da coperte o vestiti, che quindi non venivano scoperti fino a quando l'arto non andava in ischemia. Cercando di prevenire tali abusi, il chirurgo della Settima Armata ordinò che "l'unica indicazione" per l'applicazione di un laccio emostatico dovesse essere "un'emorragia attiva a getto da un'arteria principale" e che i medici sul campo o presso le postazioni di soccorso del battaglione dovessero annotare la presenza di un laccio emostatico su un paziente in lettere maiuscole
.
La letteratura, anche recente, ha analizzato le indicazioni e i reali benefici del tourniquet, evidenziandone l’utilità in condizioni di emergenza, ma nel contempo la sua pericolosità qualora venga utilizzato per lungo periodo o in maniera impropria.
Gli studi mettono in luce la sua utilità nella gestione delle emorragie delle estremità, con una sensibile riduzione della mortalità.
Caratteristiche del tourniquet
Nel corso dei secoli, le caratteristiche strutturali del tourniquet si sono modificate in maniera importante. I primi tourniquet avevano caratteristiche molto simili a quelle di una cintura che veniva stretta a monte della ferita.
I tourniquet presenti oggi in commercio utilizzano lo stesso principio, ma sono spesso dotati di un sistema di tiraggio che permette di stringere e bloccare il flusso ematico. In commercio sono presenti anche tourniquet pneumatici. Questi ultimi sono dotati di una pompa che permette di gonfiare il bracciale (in maniera simile ad uno sfigmomanometro) e un manometro in grado di mostrare in maniera precisa la pressione di gonfiaggio.
Indicazioni all’uso del tourniquet
Il tourniquet viene utilizzato quando vi è un sanguinamento che interessa le estremità di un arto.
In linea generale, un sanguinamento dovrebbe essere prima trattato con un tamponamento/emostasi manuale o attraverso una medicazione compressiva. Quando questo non può essere fatto, o in caso di amputazione o sub amputazione, si ricorre all’utilizzo del tourniquet.
In particolare, gli studi hanno mostrato che sono quattro le categorie di pazienti sulle quali viene più spesso utilizzato il TQ e sono:
- Arti con lesioni minori, senza lesioni vascolari. Rappresentano la percentuale maggiore dei pazienti qui quali viene utilizzato il TQ
- Arti con gravi lesioni vascolari, ma per i quali si riesce a controllare l’emorragia con l’applicazione del laccio emostatico o con la pressione
- Arti con gravi lesioni vascolari e sanguinamento continuo
- Arti con una lesione che presentano un’amputazione totale o sub totale
Come si posiziona il tourniquet
Il tourniquet va posizionato a monte del sanguinamento o amputazione, a circa 10 cm dalla fonte di sanguinamento, in modo da bloccare il flusso ematico verso la periferia.
Il tourniquet può essere utilizzato esclusivamente per le lesioni degli arti (superiori o inferiori) e non deve essere assolutamente utilizzato per lesioni che coinvolgono torace, addome, testa e collo.
Una volta posizionato, è importante riportare l’orario in cui è stato posizionato, in modo da riuscire a quantificare il tempo di permanenza.
In linea generale, il tourniquet deve essere rimosso il prima possibile, per evitare che si vengano a creare lesioni permanenti a muscoli, tendini e vasi.
Complicanze e rischi da TQ
Il TQ ha buone indicazioni in condizioni di emergenza, tuttavia, non appena possibile, è necessario sostituirlo perché la sua permanenza rischia di causare danni.
I principali rischi legati al TQ sono:
- Ischemia e danni tissutali, con un rischio aumentato di perdita dell’arto
- Sviluppo di sindrome compartimentale, che causa un aumento di pressione all’interno di un compartimento muscolare e conseguenti danni tissutali e perdita delle funzionalità dell’arto
- Danno da riperfusione, che può portare a coagulopatia, acidosi, insufficienza renale e ipotensione
- Dolore


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?