Extraospedaliera
- Lesioni da scoppio
- Tourniquet: indicazioni e reali benefici del suo utilizzo
- Duty of Care, gli algoritmi dell'emergenza
- Linee Guida sulla gestione preospedaliera delle vie aeree
- Gestione preospedaliera vie aeree paziente in arresto cardiaco
- Gestione preospedaliera vie aeree nel paziente traumatizzato
- Gestione preospedaliera vie aeree nel paziente medico
- Modificatori della tecnica per gestione preospedaliera vie aeree
- Taranto: servizio di emergenza-urgenza 118 rischia il collasso
- Gestione delle vie aeree nei traumi penetranti gravi
- Arresto cardiaco, nuovo punteggio per prevedere morte cerebrale
- Consenso internazionale RCP: aggiornamento ILCOR 2023
- Partita per il Medio Oriente la nave-ospedale Vulcano
- Gestione emergenze territoriali, l'esperienza 118 di Pozzuoli
- Effetti del primo tempo di somministrazione di adrenalina
- Fattori prognostici per ECPR
- Linee Guida su gestione del paziente critico in elisoccorso
- Campi Flegrei, prove di evacuazione negli ospedali
- Supporto vitale extracorporeo in shock cardiogeno da infarto
- Intubazione endotracheale in gravi lesioni cerebrali traumatiche
- Caratteristiche delle lesioni contusive mortali
- Chiunque può annegare, nessuno dovrebbe
- Piano Caldo: Ministero introduce il Codice Calore
- Oltre l'emergenza: l'espansione del ruolo infermieristico
- Istruzioni pre arrivo RCP: effetti chiamate rete fissa o mobile
- SORES, il cervello del sistema emergenza FVG
- Segno di Battle
- Trauma cranico: le ultime novità pubblicate in letteratura
- Gestione trauma cranico: nuove linee guida NICE 2023
- Intossicazione da monossido di carbonio
- Adrenalina in ACR extraospedaliero: impatto via somministrazione
- Quanto ventilare durante RCP in ACR extraospedaliero
- Associazione prognostica tra fragilità e outcome post ACR
- Vittime di valanghe, raccomandazioni ICAR MedCom 2023
- Gestione vie aeree: focus sull'ipotensione postintubazione
- Gestione vie aeree in arresto cardiaco extraospedaliero
- Infermieri in ambulanza, Nursind e Opi: stop alle polemiche
- Focus sull'arresto cardiaco pediatrico extraospedaliero
- Lesioni toraciche nei traumatizzati: epidemiologia e mortalità
- Ipoglicemia come causa reversibile dell’arresto cardiaco
- ECPR in arresto cardiaco con ritmo iniziale di asistolia
- Chiamata al 118 con problemi poco chiari: diagnosi e mortalità
- Sintomi prodromici riferiti nelle 24 ore precedenti un ACC
- Videolaringoscopia o laringoscopia diretta in ACC extraospedaliero
- Vie di somministrazione farmaci nell'ACC extraospedaliero
- Infermiere in ambulanza
- Consenso internazionale RCP: aggiornamento ILCOR 2022
- Presenza dei familiari durante la rianimazione cardiopolmonare
- Strategie di defibrillazione per la FV refrattaria
- Effetti del trasporto in elicottero sulla pressione intracranica
- Ecografia in ambito preospedaliero: a che punto siamo
- Processo decisionale rianimazione preospedaliera oltre la clinica
- Relazione tra decelerazione e pressione intracranica
- SpO2 post-rianimazione preospedaliera e sopravvivenza dopo arresto cardiaco
- Previsione precoce arresto cardiaco refrattario allo shock
- Compressioni toraciche e livelli di EtCO2 durante RCP
- Infermieri in ambulanza, Nursind: stop alle polemiche
- Infermieri del 118 chiedono l’indennità fissa
- Rischio nucleare, pubblicato il nuovo piano nazionale
- Il caso dei Protocolli infermieristici 118 Taranto
- L’importanza dei First Responder in caso di arresto cardiaco
- Defibrillatore con drone nell’arresto cardiaco extraospedaliero
- Ambulanze a rischio la produzione dei veicoli di soccorso
- Colpito da arresto cardiaco, infermiere lo salva
- Sicurezza delle compressioni toraciche meccaniche e manuali
- ECPR: nuovo acronimo per la selezione di pazienti eleggibili
- Paziente politraumatizzato: quale futuro per l’immobilizzazione
- Eventi calcistici, piano operativo per l’assistenza sanitaria
- Video in diretta dagli smartphone al dispatcher migliora RCP
- Unità mobili dedicate migliorano esiti dei pazienti trattati
- Bassa EtCO2 preospedaliera predice shock emorragico in PS
- Benefici angiografia coronarica precoce dopo arresto cardiaco
- Supporto extracorporeo meccanico in caso di arresto cardiaco
- Rianimazione cardiopolmonare extracorporea (eCPR)
- Linee Guida ERC 2021
- Inaugurato treno sanitario, a bordo 18 infermieri esperti
- Aumento della mortalità per infarto durante l'era Covid-19
- Incidenza arresto cardiaco durante Covid-19 in Lombardia
- Verso il futuro della rianimazione cardiopolmonare
- Outcome a lungo termine dello studio Paramedic-2
- Quando l’utilizzo dell’elisoccorso è realmente vantaggioso
- Approccio pratico alle cause reversibili di arresto cardiaco
- Aggiornamento linee guida AHA: RCP e assistenza cardiovascolare
- Arresto cardiaco e impatto delle istruzioni pre-arrivo
- Problema arresto cardiaco pre-ospedaliero in era Covid-19
- Morso del ragno violino, cosa fare
- Infermiere nel soccorso alpino, responsabilità e competenze
- Incidenza arresto cardiaco in pandemia Covid-19
- Idroambulanza, il 118 in ambiente marino
- Barella per trasporto in biocontenimento
- Tempistiche interventi 118
- Gestione vie aeree in caso sospetto o accertato di Covid-19
- RCP in caso sospetto o accertato di Covid-19
- Italia in ritardo sulla geolocalizzazione chiamate 118
- Volet costale
- Trauma cranico penetrante
- Rottura di aorta e grandi vasi toracici da trauma penetrante
- Trauma penetrante addominale
- Lesioni ai polmoni da trauma penetrante
- Trauma penetrante
- Lesioni pleuriche da trauma penetrante toracico
- Trauma penetrante toracico
- 112, il Numero Unico di Emergenza nella realtà genovese
- La sindrome del bambino scosso
- Barella autocaricante
- Sicurezza in ambulanza degli operatori del soccorso
- Advanced life support pediatrico
- Barella cucchiaio
- Riconoscere il bambino in condizioni critiche
- Apparecchio di Ricerca dei Travolti in Valanga - ARTVA
- Trasporto in emergenza neonatale e assistito materno
- Autista soccorritore, il disegno di legge presentato in Senato
- Coperta isotermica
- Shock anafilattico
- Crollo ponte Morandi, un anno dopo: i racconti dal 112
- Puntura di vespa, come riconoscerla e cosa fare
- National Early Warning Score nelle emergenze territoriali
- Tavola spinale
- Extraospedaliera: metodo SBAR e competenze avanzate
- Ustioni minori: la gestione vulnologica
- Pacing transcutaneo esterno, terapia elettrica in emergenza
- Ambulanza con rete 5G, la sanità del futuro
- Embolia da liquido amniotico
- Flight Nurse: l'infermiere di elisoccorso negli Stati Uniti
- Cricotiroidotomia, una manovra salvavita di emergenza
- Rilevatore di monossido di carbonio - CO Detector
- Collare cervicale, la tecnica di posizionamento
- Collare cervicale, caratteristiche e funzioni
- Ventilatori polmonari portatili o da trasporto
- Zaino di soccorso in emergenza extraospedaliera
- Commozione cerebrale, sintomi e trattamento
- Sintomi e cause di arresto respiratorio
- Infermieri e gestione del morso di vipera
- Morso di vipera, cosa fare e cosa non fare
- Intossicazione da funghi, come riconoscerla e cosa fare
- Tactical Combat Casualty Care, approccio al militare ferito
- CPAP nel preospedaliero
- Direttiva per l'utilizzo di infermieri e medici nelle catastrofi
- Formaldeide, cosa si rischia con l'esposizione a formalina
- Taser, sicurezza e rischi legati al suo utilizzo
- Puntura di tracina, cosa fare e cosa non fare
- Punture di medusa, cosa fare e cosa non fare
- Gestione del paziente ustionato nel preospedaliero
- Effetto adrenalina in arresto cardiaco, le nuove evidenze
- Danno a carico del capo, il trauma cranico
- Ambulanza, com'è fatta e quali tipologie esistono
- L’infermiere di elisoccorso: da quassù si domina il mondo
- Assistenza al parto extraospedaliero
- Gestione team secondo Anesthesia Crisis Resource Management
- Gestione del trauma spinale nelle prime fasi cruciali
- Immunoprofilassi antitetanica in emergenza
- Alfabeto fonetico NATO, comunicazioni standard via radio
- L’effetto del freddo, gestione paziente ipotermico e assiderato
- Gestione del paziente folgorato
- Somministrazione farmaci salvavita, cosa dice la legge
- I soccorsi al paziente con sindrome da annegamento
- Folgorazione elettrica, caratteristiche ed effetti sull'uomo
- Inserimento infermiere neoassunto in Centrale Operativa 118
- Centrale Operativa, la gestione delle emergenze territoriali
- Maxiemergenza: Gestione di una catastrofe o evento maggiore
- Dispatch telefonico Centrale 118: Cos'è e come funziona
- ACR: Conoscere e riconoscere precocemente l’arresto cardiaco
- Gestione del paziente con trauma grave
- Cos'è un defibrillatore, com'è fatto e come si usa
- Automedica, l'infermiere nel soccorso avanzato sul territorio
- Ostruzione delle vie aeree, le manovre salvavita
- Ecg, esecuzione del tracciato in mano ai soccorritori volontari
- Terrorismo, quando il soccorso diventa sostegno
- Als, le manovre di supporto vitale avanzato nell’adulto
- Sindrome da schiacciamento, le manovre di primo soccorso
- Fuori dalla slavina, tra emozione e sangue freddo
- Gestione dolore nell’extraospedaliero: l’esempio Emilia Romagna
- Area critica: l’infermiere figura centrale dell’assistenza
- Infermiere e maxi-emergenza: simulazione disastro aereo
- Gravidanza e politrauma: strategie di intervento
- Numero Unico di Emergenza 112: non è il vecchio 118
- NUE 112: ecco come funziona in Lombardia
- 112, in Italia arriva il numero unico per le emergenze
- Lo strano caso della chiamata al 112
- Trasporto dei pazienti con STEMI
È fondamentale che ambulanze e veicoli di soccorso siano dotati di sistemi per la ventilazione meccanica automatica, al fine di garantire migliori esiti e rispondere alle esigenze di criticità vitale dei pazienti. La tecnologia ha fatto diversi passi avanti negli ultimi anni permettendo di avere a disposizione, tra le altre cose, anche ventilatori polmonari maneggevoli e trasportabili sul luogo dell’evento, come il ventilatore polmonare a volume controllato e il ventilatore con modalità assistita e ventilazione a pressione.
Caratteristiche dei ventilatori polmonari portatili in emergenza
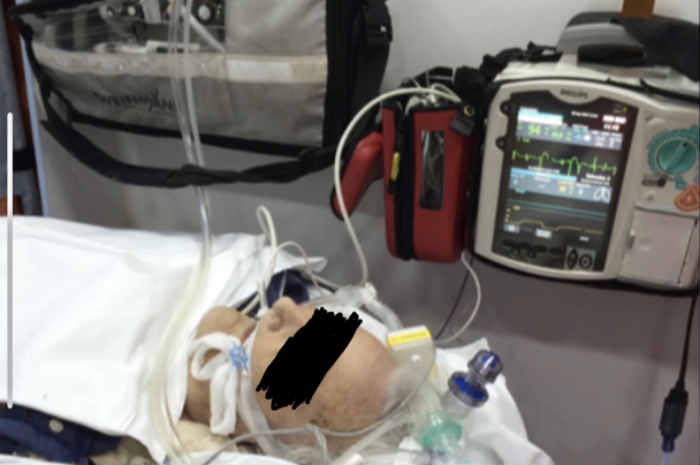
Impiego di ventilatore polmonare portatile in ambulanza
Nel contesto extraospedaliero è fondamentale poter disporre di attrezzature di emergenza di standard ospedaliero però con la caratteristica di essere portatili. La tecnologia ha fatto diversi passi avanti negli ultimi anni permettendo di avere a disposizione, tra le altre cose, anche ventilatori polmonari maneggevoli e trasportabili sul luogo dell’evento.
La prima distinzione da fare riguarda l’autonomia dei ventilatori da trasporto: ne esistono sia con bombola portatile annessa che senza bombola portatile e, quindi, vincolati alla fonte di ossigeno dell’ambulanza.
Nel primo caso l’unità di ventilazione dispone di una certa autonomia data dalla bombola portatile collegata. Di norma questo permette di trasportare il macchinario nei pressi del paziente in strada, domicilio o in spazi angusti ed è la soluzione ideale per le ambulanze di emergenza.
Nel secondo caso il ventilatore è fisso in ambulanza e si alimenta con le bombole più capienti del veicolo, garantendo più autonomia e quindi si adatta maggiormente ai trasporti secondari di pazienti intubati. Anche i ventilatori portatili si possono collegare nella maggior parte dei casi alla fonte di ossigeno dell’ambulanza offrendo i vantaggi di entrambe le tipologie.
Impiego del ventilatore polmonare in emergenza
Prima di procedere è necessario comprendere come mai è importante utilizzare il ventilatore polmonare in urgenza.
Diversi studi dimostrano che durante un soccorso di un paziente che deve essere ventilato meccanicamente (soprattutto tramite tubo endotracheale o maschera laringea) c’è la tendenza a iperventilare con conseguente ipocapnia, che causa vasocostrizione a livello cerebrale riducendone la perfusione e alterando gli equilibri acido base (anche l’iper-ossigenazione causa vasocostrizione cerebrale e coronarica peggiorando eventuali esiti in pazienti con IMA o con insulti cerebrali).
Emerge dunque la necessità di ventilare regolarmente e meccanicamente i pazienti per evitare complicanze, impostando i valori corretti di volume/minuto (o di pressione) adatti al tipo di paziente, togliendo la discrezionalità che porta agli errori della ventilazione manuale.
Oltre all’aspetto fisiopatologico bisogna tenere anche conto del vantaggio di liberare un operatore dall’onere della ventilazione, avendo a disposizione due mani in più per assicurare il tubo tracheale oppure per svolgere altre manovre.
In assenza di emogasanalisi i parametri standard da impostare mirano a mantenere un valore di EtCO2 (anidride carbonica di fine espirazione) di circa 35 mmHg (eucapnia).
Ventilatore polmonare a volume controllato

Ventilatore da traporto semplice a volume controllato
Questo tipo di impostazioni vengono offerte dal tipo più semplice di ventilatore polmonare da trasporto, il ventilatore a volume controllato, che eroga un’unica modalità, ovvero la IPPV (intermittent positive pressure ventilation).
Questo apparecchio di solito dispone di una sezione per l’inalazione dell’ossigeno (il normale ugello che distribuisce i litri al minuto desiderati di O2 attraverso la regolazione di un flussimetro) e di un pannello di comandi per impostare la ventilazione meccanica.
Questi comandi sono il volume/minuto, la frequenza e la FiO2 (100% no air mix, oppure 50% air mix).
Nei modelli più evoluti esiste la possibilità di erogare la CPAP non invasiva con un modulo dedicato.
Ventilatore con modalità assistita e ventilazione a pressione
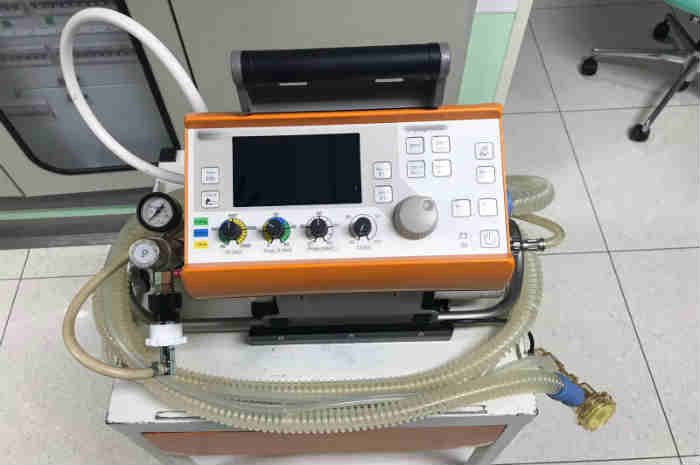
Ventilatore da trasporto completo, con modalità assistita e con ventilazione a pressione
Un altro tipo di ventilatore portatile è quello che permette di erogare, oltre alla IPPV, anche le modalità di ventilazione assistita e a pressione.
In questo caso il paziente può anche respirare parzialmente o totalmente da solo e la macchina lo assiste raggiungendo il volume o la pressione desiderate.
Nel caso si volesse utilizzare la modalità IPPV (a volume controllato intermittente), le impostazioni da settare rimangono le stesse, mentre cambiano se si volesse impostare una ventilazione a pressione.
In questo caso si regolano i valori di pressione che la macchina deve erogare nei polmoni del paziente ad ogni atto respiratorio, indipendentemente dal volume necessario per raggiungerlo.
Si parte con una pressione di supporto di circa 8-10 cm/H2O e una PEEP di 5 cm H2O e si incrementano i valori fino ad avere un volume/minuto accettabile per il peso del paziente.
Questo tipo di ventilatore può erogare anche una ventilazione CPAP o Bi-Level (BiPap) non invasiva, in caso di pazienti che possono beneficiare di questo tipo di ventilazione senza il ricorso all’intubazione tracheale (edema polmonare cardiogeno o BPCO riacutizzata, ecc).
L’autonomia è riportata sullo schermo del dispositivo e dipende dal FiO2 impostata e dalla carica della batteria.
| Ventilazione Meccanica | ||
| A pressione positiva | A pressione negativa | |
| Si immette aria all'interno delle vie aeree con una pressione positiva che riduce il lavoro meccanico respiratorio |
Strumento esterno che crea la pressione intorno alla gabbia toracica (polmone d'acciaio) |
|
| Modalità pressometrica | Modalità volumetrica | |
| Si imposta il ventilatore in modo che eroghi sempre le stesse pressioni positive scelte dall'operatore, a prescindere dal volume corrente che sarà sviluppato dal paziente. Rischio: volume corrente non costante |
Si imposta il ventilatore in modo che il paziente mantenga un volume corrente costante stabilito, a prescindere dalle pressioni necessarie per ottenerlo. Rischio: barotrauma e minore tolleranza |
|


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?