Liguria, al Pronto soccorso arrivano i “facilitatori” per l’accoglienza e il supporto ai familiari
Maschera laringea (LMA) nelle emergenze pediatriche
Comunicazione aumentativa alternativa in Terapia Intensiva
Metodica di ventilazione NAVA
Nursind Toscana: allarme ospedali in emergenza
O lo ami o lo odi. L’esperienza del Cardarelli di Napoli
(...)
Emorragie e lesioni vascolari nelle sparatorie di massa pubbliche civili
Qualità della vita degli infermieri di terapia intensiva
Bonus e rotazione medici, il piano per i Pronto soccorso
Crisi PS, Piemonte gioca la carta dell'infermiere flussista
Presenza dei familiari durante la rianimazione cardiopolmonare
Codifica a colori per l’interpretazione dell’ECG
Rianimazione volemica con cristalloidi bilanciati rispetto a SF
Rischio di edema cerebrale dopo arresto cardiaco
Utilizzo della ketamina nel paziente con trauma cranico
Paziente settico, la gestione secondo le ultime Linee Guida
Carenza sanitari, i Pronto soccorso a rischio chiusura
Valutazione del dolore nel paziente adulto intubato e sedato
Sicurezza delle compressioni toraciche meccaniche e manuali
Impatto di composizione e velocità di somministrazione dei liquidi
Manovra di Valsalva modificata per il trattamento delle TSV
Sindrome da disfunzione multiorgano
PEA e asistolia in pazienti con arresto cardiaco intraospedaliero
Linee Guida ERC 2021
Igiene cavo orale nel paziente adulto in terapia intensiva
Intubazione di emergenza nel paziente Covid-19
Aumento del carico di lavoro infermieristico legato alla NIV
Ossigenoterapia conservativa in insufficienza respiratoria acuta
Posizionamento accesso venoso ecoguidato nel paziente prono
Proactive vascular access nell’emergenza Covid-19
Come determinare i fattori di rischio di ICU Delirium
Tracheotomia: Come, quando e perché
Il Golden minute della nascita
Monitoraggio della pressione di perfusione cerebrale
Gestione del delirio nel paziente con COVID-19
Sincope, dalla valutazione del paziente all'approccio clinico
Comunicare con i familiari in condizioni di completo isolamento
Gestione dei pazienti sospetti covid-19 in pronto soccorso
Raccomandazioni Aniarti per affrontare emergenza Covid-19
Gestione vie aeree in caso sospetto o accertato di Covid-19
RCP in caso sospetto o accertato di Covid-19
Arresto cardiaco: vantaggi dell'ipotermia dopo la rianimazione
Advanced life support pediatrico
Riconoscere il bambino in condizioni critiche
Che cos'è il Triage infermieristico
Rifiuto emotrasfusione da parte di Testimone di Geova
Mobilizzazione del paziente critico
Infermiere di processo, nuova linfa nell’assistenza
Triage, i punti principali delle nuove linee guida
Pronto soccorso, cosa indicano davvero nuove linee guida
Cosa cambia con le nuove linee di indirizzo sul Triage
Idrocefalo: sintomi, cause e trattamento
Utilizzo dell’ecografo per reperire accessi vascolari
Urosepsi, dalle cause al trattamento
Nutrizione enterale: le complicanze nel paziente critico
Monitoraggio della pressione intracranica
Embolia da liquido amniotico
Tecnica di Seldinger
Decapneizzatore, presidio rimozione extracorporea di CO2
Cricotiroidotomia, una manovra salvavita di emergenza
Morso di zecca, cosa fare e cosa non fare
Sovraffollamento in Pronto soccorso, quali sono i rischi
Commozione cerebrale, sintomi e trattamento
Consegna infermieristica con metodo SBAR, alcuni esempi
Metodo SBAR per la consegna del paziente critico
Violenza verso infermieri, un problema ancora molto caldo
Violenza di genere, l'importanza di riconoscerla in Ps
Sintomi e cause di arresto respiratorio
Area Critica, crescere per affermarsi come professionisti
Medical Emergency Team, cos'è e che funzioni ha il MET
Intossicazione da funghi, come riconoscerla e cosa fare
REBOA per trattamento emorragie interne non comprimibili
Derivazione ventricolare esterna, cos'è e a cosa serve
Gestione emodiafiltrazione, competenze infermieristiche
Stress lavorativo e infermieri in burnout, analisi del fenomeno
Terapia renale sostitutiva nel paziente critico
Fundamental care, il cuore dell'infermieristica
Ipovolemico o cardiogeno, i vari tipi di shock
Fattori di stress per l'équipe e strategie di coping
Avvelenamento da digossina, l'intossicazione digitalica
Gestione team secondo Anesthesia Crisis Resource Management
Drenare il versamento pericardico, la pericardiocentesi
Gestione delle emergenze, una guida pratica
Gestione del paziente folgorato
Ecografia infermieristica, valore aggiunto per l'assistenza
Infermieri e difesa personale, cosa fare in caso di aggressione
Ecmo, Ossigenazione extracorporea a membrana
Diagnostica per immagini del torace: Rx ed ecografia
Terapia intensiva e consegne infermieristiche
Paziente dispnoico in emergenza: Esame obiettivo e trattamento
Anafilassi in pediatria: Segni, sintomi e trattamento terapeutico
Massaggiatori automatici esterni: Esiti e sicurezza
Fast Track, See & Treat, Obi. Rimedi al sovraffollamento in Ps
Emergenza intraospedaliera, una valutazione post formazione
Triagista, le cinque caratteristiche di uno sconosciuto
Studio mondiale su lesioni da pressione, appello alle TI
Violenza sulle donne, il delicato compito del Pronto soccorso
La gestione delle vie aeree difficili
Team leader e team member, come lavorare in squadra
I modelli organizzativi del triage infermieristico
Il Triage e il rischio errori nel processo di codifica
Fine vita e Pronto soccorso, comunicare la morte del paziente
Ecografia infermieristica, parte integrante del processo di cura
Cosa significa avere un familiare ricoverato in terapia intensiva?
Precedente Successivo
La derivazione ventricolare esterna (DVE ) è un device inserito chirurgicamente utilizzato per monitorare la pressione intracranica (PIC) e la pressione di perfusione cerebrale (PPC). La DVE , drenaggio temporaneo, è utilizzata anche per trattare un danno cerebrale secondario ad un trauma cranico o ad una patologia che interessa l’encefalo.
Cos’è la derivazione ventricolare esterna
La derivazione ventricolare esterna è un catetere temporaneo posizionato chirurgicamente
La derivazione ventricolare esterna (DVE ) è un device inserito chirurgicamente, gestito nelle U.O. di neurochirurgia, in grado di monitorare (ed eventualmente trattare) un danno cerebrale, secondario ad un trauma cranico
È un provvedimento temporaneo che ha due obiettivi principali:
Monitoraggio
Terapeutico
Per monitorare la pressione intracranica (PIC) e la pressione di perfusione cerebrale (PPC)
Funge da drenaggio vero e proprio
Indicazioni terapeutiche alla derivazione ventricolare esterna
La derivazione ventricolare esterna è indicata:
nel trauma cranico grave
per monitorare la pressione intracranica (PIC)
per drenare il liquor a scopo distensivo dalle cavità ventricolari
per drenare il liquor a scopo terapeutico per esami colturali e/o chimico–fisici e valutarne le caratteristiche
nell'idrocefalo
nell'idrocefalo neoplastico.
Cenni di anatomia del sistema nervoso centrale
VIDEO
Your browser does not support the video tag.
Il sistema nervoso centrale (SNC ) è composto da encefalo e midollo spinale. L’encefalo è a sua volta composto da:
emisferi cerebrali
diencefalo
tronco cerebrale
cervelletto
L’encefalo e il midollo spinale sono avvolti da membrane di tessuto connettivo chiamate meningi , che sono tre:
la dura madre , la più esterna che aderisce alla volta cranica
l’aracnoide , la meninge intermedia
la pia madre , la meninge più interna, la più delicata perché aderisce alla superficie esterna dell’encefalo e del midollo spinale.
L’encefalo è protetto dal cranio, mentre il midollo spinale dalla colonna vertebrale. Encefalo e midollo spinale sono immersi nel liquido cerebrospinale . Nello spazio subaracnoideo si trova il liquido cerebrospinale, in continuo movimento dentro l’encefalo.
In condizioni fisiologiche vengono prodotti 20-25 ml all’ora di liquido cerebrospinale e viene riassorbito nelle stesse quantità. Se questo meccanismo di produzione/riassorbimento funziona, la pressione rimane costante e all’interno costantemente si trovano circa 150 ml di liquido.
Il cranio è una struttura rigida e inestensibile. La pressione interna presente è detta pressione intracranica (PIC ) ed è l’insieme di componente ematica (10%), liquorale (10%) e parenchimale (80%) in esso contenute.
Affinché si mantenga una pressione intracranica costante è necessario che i volumi intracranici rimangano costanti. A questo fine, intervengono meccanismi di autoregolazione e compenso che hanno l’obiettivo di mantenere una PIC costante. Quando vengono meno i meccanismi di compenso, si ha l’ipertensione endocranica .
La pressione intracranica
La pressione intracranica (PIC ) è un parametro in grado di dare informazioni sulla perfusione cerebrale, sull’integrità delle strutture cerebrali e sulla funzionalità dell’encefalo.
Di norma, quando aumenta la PIC, la persona presenta segni e sintomi riconducibili ad un problema neurologico e si può alterare lo stato di coscienza. Un aumento della PIC può infatti associarsi a sintomi generici come mal di testa e/o vomito
Inoltre, l’esame obiettivo può evidenziare la presenza di anisocoria o pupille scarsamente reagenti alla luce e deficit motori.
La persona sana ha un valore di PIC tra 0 e 15 mmHg. Valori tra 15 e 20 mmHg possono essere tollerabili solo nel breve periodo, mentre valori superiori a 20mmHg possono dar luogo a danni cerebrali.
Pressione di perfusione cerebrale
Di norma, oltre alla PIC, viene monitorata anche la pressione di perfusione cerebrale (PPC ), che è il risultato di PAM (pressione arteriosa media) – PIC: PPC = PAM - PIC
Una PPC fisiologica ha un valore superiore a 80mmHg e poiché la PAM è indice di buona perfusione cerebrale, nei traumi cranici è raccomandata una PAM superiore a 90 mmHg.
Com’è fatta la derivazione ventricolare esterna
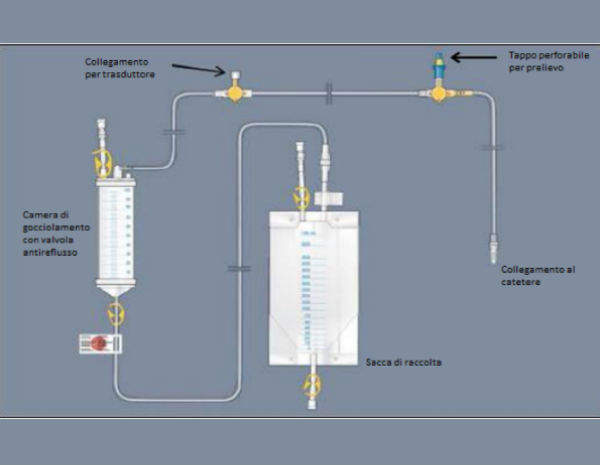
La DVE deve essere collegata ad un kit per il monitoraggio e la gestione della pressione intracranica, composto da:
un catetere intraventricolare (la DVE)
un rubinetto prossimale a tre vie al quale si collega il trasduttore per il monitoraggio PIC
un tappo perforabile da cui effettuare i prelievi
una camera di gocciolamento dotata di valvola antireflusso
una sacca di raccolta
Il kit viene poi collegato ad un monitor nel quale viene trasmesso non solo il valore della PIC, ma anche l’onda. Il catetere intraventricolare viene inserito chirurgicamente e, di norma, in sala operatoria.
Come per tutte le rilevazioni invasive della pressione (pressione arteriosa cruenta pressione venosa centrale lo zero viene effettuato mantenendo il trasduttore a livello del meato acustico (è raccomandato effettuare lo “zero” ad ogni turno).
Il catetere viene collegato al kit, sul quale è presente un tappo perforabile per effettuare prelievi; un rubinetto a tre vie al quale si collega il trasduttore per monitorare la PIC al monitor, una sacca di raccolta per raccogliere il liquor drenato e una camera di gocciolamento con valvola antireflusso.
Complicanze della DVE
Descrizione
Infezioni
Secondarie ad una prolungata ermanenza del device o ad una cattiva gestione.
È fondamentale, ogni ovlta che si medica e gestisce la DVE, utilizzare le norme di asepsi ed evitare la contaminazione del materiale
Ostruzione del circuito
A causa di coaguli di sangue o materiale corpuscolato
Dislocazione del presidio
Sposizionamento accidentale del catetere
Iniezione intraventricolare
Iniezione accidentale intraventricolare
Derivazione ventricolare esterna e gestione infermieristica
L’infermiere è responsabile del mantenimento del corretto posizionamento della DVE, del suo corretto funzionamento e del monitoraggio del liquido drenato. Qualora vi sia uno sposizionamento o un’anomalia, deve immediatamente allertare l’anestesista.
Di norma, il neurochirurgo prescrive la quantità di liquor da drenare (circa 10 ml/ora); l’infermiere, regolando la camera di gocciolamento del sistema, regola la quantità da drenare. La quantità di liquor drenata va sempre riportata in cartella clinica, insieme al valore della PIC e della PPC.
Ad ogni turno, l’infermiere deve:
trascrivere la quantità di liquor drenato
le caratteristiche del liquor (ematico, torbido, limpido, ecc.)
segnalare l’eventuale malfunzionamento o la possibile ostruzione del sistema
segnalare tempestivamente grandi variazioni di quantità di liquor drenato
controllare se il circuito è correttamente collegato ed effettuare lo zero
coadiuvare il medico durante l’esecuzione di prelievi di liquor per esami chimico–fisici e microbiologici.
L’infermiere deve essere in grado di riconoscere alterazioni fisiologiche o patologiche dei valori della PIC. Sono fisiologici, ad esempio, aumenti della pressione in caso di manovre come la broncoaspirazione
Tuttavia, nonostante queste siano routinarie procedure infermieristiche e l’ipertensione intracranica che si crea sia “fisiologica”, tutte le manovre devono essere più attente e precise.
Il posizionamento sul decubito laterale, anche per pochi secondi (ad esempio per il cambio lenzuola), deve essere eseguito da 2 infermieri e dall’anestesista, che deve tenere la testa in asse in modo da garantire lo scarico giugulare e quindi il ritorno venoso dal cervello, evitando picchi ipertensivi.
In caso di trasporto del paziente per andare in sala operatoria, TAC
Gestione della medicazione della DVE
La DVE è coperta da una medicazione sterile; per la sua gestione, si segue di norma la procedura operativa di reparto, ma in linea generale vale sempre la regola di effettuare una nuova medicazione se quella presente è sporca o danneggiata.
Ogni volta che si effettua una nuova medicazione è necessario controllare che il sito di inserzione non sia arrossato, edematoso o che non vi siano perdite locali di sangue o liquor. Si controlla che il DVE sia correttamente posizionato e i punti di fissaggio ben adesi.
Bibliografia
La gestione infermieristica della derivazione ventricolare esterna, Azienda USL Modena, U.O. Anestesia-Rianimazione e Neurorianimazione
L. RASERO, E. LUMINI, G. SENES (2002), L’assistenza al traumatizzato cranico. Dall’evento traumatico alla fase riabilitativa, Carocci, Roma
A. OWEN (1998), Il monitoraggio in area critica, McGraw Hill, Milano
Ritorna al sommario del dossier Emergenza Urgenza





















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?