Irrigazione trans-anale o irrigazione retrograda del colon (TAI)
Trattamento in camera iperbarica
Peritoneal Equilibration Test (PET)
Sette fasi per una pratica iniettiva sicura
Pancolonscopia
Infiltrazioni articolari ed extrarticolari
Appropriatezza e inappropriatezza inserimento catetere urinario
Lavaggi nasali: cosa sono e come farli
Cistectomia
Gestione CVP: 10 standard clinico-assistenziali
Gastrolusi
Prelievo ematico da puntura venosa: la corretta esecuzione
Medicazione della ferita chirurgica
Somministrazione di farmaci per via sottocutanea
La somministrazione della terapia per via intramuscolare
Gestione linee infusive: prevenire e trattare le complicanze
Gestione infermieristica della tracheostomia
Posizionamento Catetere Venoso Periferico (CVP)
Posizionamento di Catetere Vescicale
Trasfusioni: documento per tutela donatori-pazienti-operatori
Manovra di Lesser e vaccini, cosa dice la letteratura
Intubazione di emergenza nel paziente Covid-19
La tecnica asettica
Rimozione dei guanti e rischio di contaminazione delle mani
Disinfezione e sanificazione dei DPI riutilizzabili
Broncoscopia
Gestione dell’urinocoltura da catetere vescicale
Plasmaferesi
Sostituzione catetere venoso periferico, quando e perché
Autocateterismo intermittente - CIC
Broncoaspirazione con sistema a circuito chiuso
Pronazione del paziente critico in terapia intensiva
Toracotomia, l’apertura chirurgica del torace
Decontaminazione, detersione e disinfezione degli endoscopi
Raccolta campioni biologici per diagnosi di laboratorio
Nutrizione Parenterale Totale - NPT
Come si esegue il lavaggio vescicale
Procedura esecutiva del salasso terapeutico
Terapia orale e frantumazione delle compresse
Somministrazione della terapia orale al paziente disfagico
Perché si effettua il lavaggio vescicale
Salasso terapeutico
Pressione intraddominale: Monitoraggio in Terapia Intensiva
Rachicentesi o puntura lombare
Tecnica di Seldinger
Collare cervicale, la tecnica di posizionamento
Emocoltura, le modalità di prelievo dei campioni
Somministrazione terapia intranasale
Infortunio biologico da puntura accidentale, cosa fare
Sostituzione catetere vescicale, quando e perché
Biopsia ossea, prelievo campione di tessuto osseo
REBOA per trattamento emorragie interne non comprimibili
Manovra di Valsalva
Riabilitazione del pavimento pelvico nell'incontinenza urinaria
Somministrazione della terapia per via endovenosa
Inserimento del catetere di Swan-Ganz
Valutazione disfagia, i test per le prove di deglutizione
Impianto di pacemaker, come si svolge l'intervento
Rilevazione del polso arterioso
Prelievo venoso, ansia e dolore correlato
Paracentesi, l'evacuazione di liquido ascitico peritoneale
Bilancio idrico, peculiare competenza infermieristica
Posizionamento di un Catetere Venoso Centrale
Toracentesi: Evacuazione di liquido dalla cavità pleurica
La Contenzione: Cos'è e quali forme esistono
Tracheoaspirazione
ACR: Conoscere e riconoscere precocemente l’arresto cardiaco
Monitoraggio pressione arteriosa cruenta: Sistema invasivo
Prelievo ematico difficile: Le Linee Guida per affrontarlo
Pressione arteriosa: Cos'è, come si misura e quando
Pbls-d, supporto funzioni vitali pediatriche e defibrillazione
Colonscopia, preparazione e assistenza infermieristica
Sterilizzazione dispositivi medici, i metodi di esecuzione
Sterilizzazione: Cos’è, come, quando e perché si pratica
Intraossea, una valida alternativa all’accesso venoso
Le posizioni speciali del paziente in sala operatoria
Il posizionamento del paziente sul letto operatorio
Il percorso stroke e le responsabilità dell'infermiere
Le regole per il mantenimento dell'asepsi in sala operatoria
Tricotomia prima di un intervento chirurgico: Come e perché
Asepsi in sala operatoria: Le linee guida comportamentali
Pompa elastomerica, cos'è e come si prepara
Als, le manovre di supporto vitale avanzato nell’adulto
Blsd e manovre di rianimazione in arresto cardiaco dell'adulto
L'infermiere nella polmonite associata a ventilazione (Vap)
Eseguire la vestizione per l'ingresso in sala operatoria
Clistere o enteroclisma: come fare un clistere
Scheda dimissione infermieristica e continuità assistenziale
Cardioversione Elettrica e assistenza infermieristica
Endoscopia digestiva, ruolo e responsabilità infermieristiche
Batteriemie CVC correlate, prevenzione e trattamento
Mucosite del cavo orale nelle neoplasie, come gestirla?
Gestione del Catetere Venoso Centrale di Tesio in dialisi
Gestione del paziente ustionato, gli interventi infermieristici
Urinocoltura, la procedura standard per un campione valido
Gastrostomia Endoscopica Percutanea, gestione infermieristica
Drenaggio pleurico e gestione infermieristica
Emocoltura, la procedura standard
Gestione della Nutrizione Artificiale: sondino nasogastrico
Raccolta diuresi delle 24 ore, procedura infermieristica
La disinfezione della cute prima della venipuntura
Monitoraggio emodinamico di tipo invasivo
Gestione del catetere vescicale nel paziente pediatrico
Prelievo ematico capillare: la corretta esecuzione
Emotrasfusione, assistenza infermieristica al paziente
PICC line, centrale da periferia: la gestione infermieristica
Tutte le procedure
Precedente Successivo
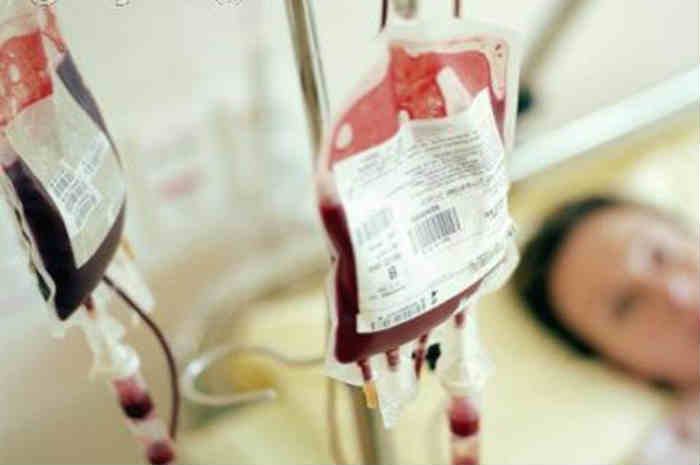
L’emotrasfusione è una procedura terapeutica complessa e delicata che richiede un percorso preciso di collaborazione tra la figura medica e quella infermieristica. Per definizione la trasfusione di sangue è un atto medico, ma l’infermiere svolge un ruolo di primaria importanza nella gestione del paziente sottoposto ad emotrasfusione.
Infermiere nell'infusione di emocomponenti: prima, durante e dopo
Emotrasfusione
Con emotrasfusione si indica l’infusione di sangue (intero o di alcuni suoi componenti) da un soggetto donatore ad un soggetto ricevente, come risposta a specifiche esigenze cliniche.
Si tratta di un vero e proprio trapianto di tessuto, per questo la si statuisce come atto medico.
L’emotrasfusione si definisce eterologa quando donatore e ricevente sono due soggetti diversi, autologa se il donatore e il ricevente sono lo stesso soggetto (utilizzata soprattutto nei casi di autotrasfusione post-operatoria).
Il sangue ad uso trasfusionale è esclusivamente di origine umana ed è una risorsa terapeutica importantissima, ma dalla disponibilità limitata e altamente deperibile.
Per queste motivazioni e per ridurre la possibilità di complicanze, l’emotrasfusione deve essere utilizzata a fronte di una precisa indicazione e con l’impiego dell’emocomponente specifico per il deficit che si vuole ripristinare.
Con emocomponenti si intendono i costituenti terapeutici del sangue che, attraverso mezzi fisici che ne ottengono la reciproca separazione, possono essere predisposti anche singolarmente. Oltre al sangue intero, utilizzato principalmente nei casi di trasfusione massiva ed exsanguinotrasfusione, fra gli emocomponenti distribuiti per uso clinico troviamo le emazie concentrate , il plasma fresco congelato e i concentrati piastrinici .
Emocomponenti
Emazie concentrate
Indicate per aumentare rapidamente l’apporto di ossigeno ai tessuti
Plasma fresco congelato
Indicato nel trattamento dell’emorragia o nel pre-intervento chirurgico, in stati deficitari di vitamina K e fattori della coagulazione, porpora trombotica trombocitopenica e sindrome uermico-emolitica
Concentrati piastrinici
Indicati in caso di piastrinopenia o di deficit qualitativo delle piastrine
Emotrasfusione: indicazioni, processo e responsabilità infermieristica
Indicazioni per l’emotrasfusione
Il medico prescriverà l’impiego dell’emotrasfusione nei casi in cui vi sia necessità di:
intervenire negli stati di anemia grave
per mantenere un corretto trasporto dei gas respiratori
correggere stati emorragici e/o di disturbi della coagulazione
sopperire ad una deficienza del sistema immunitario
ripristinare/mantenere la volemia
In quanto prodotto biologico, il sangue non sarà mai completamente privo di rischi; per prevenire il maggior numero di complicanze si seguono procedure specifiche di tipizzazione e screening anticorpale.
Queste procedure prevedono la determinazione del gruppo sanguigno (A, B, 0) e del tipo Rh (positivo o negativo) del donatore; la determinazione del gruppo sanguigno (A, B, 0) e del tipo Rh (positivo o negativo) del ricevente; un test per rilevare eventuale presenza di malattie infettive; la ricerca degli anticorpi irregolari; le prove di compatibilità maggiore (cross-match).
Processo trasfusionale
Il processo trasfusionale , che deve necessariamente partire con un consenso informato
firma del paziente sul consenso informato;
prelievo del campione di sangue per l’esecuzione dei test pre-trasfusionali (l’infermiere responsabile del prelievo deve apporre, accanto a tutti i dati del paziente e all’orario di avvenuto prelievo, la propria firma)
richiesta degli emocomponenti
accettazione, registrazione, esecuzione dei test ed erogazione emocomponenti da parte della struttura trasfusionale
ricezione e doppio controllo (infermiere responsabile e medico) di corrispondenza dati identificativi, compatibilità e integrità di ogni singola sacca di emocomponenti
trasfusione al paziente
Assistenza infermieristica durante l’emotrasfusione
Protocolli e procedure aziendali regolamentano nel dettaglio tutte le fasi del processo trasfusionale, ma per quanto concerne l’assistenza al paziente sottoposto ad emotrasfusione, l’infermiere ha responsabilità trasversali, fra le quali:
accertare la presenza della prescrizione medica per la trasfusione
accertare la presenza della firma del paziente sul consenso informato
consultare la documentazione clinica e quella infermieristica per controllare i valori di laboratorio pertinenti e per verificare eventuali precedenti trasfusioni subite dal paziente (in relazione all’eventualità di pregresse reazioni trasfusionali)
procedere all’identificazione del paziente (controllare il braccialetto identificativo e, se possibile, porre simultaneamente la domanda diretta al paziente stesso) e accertare la corrispondenza fra i dati reali del paziente, quelli indicati sull’etichetta della sacca da trasfondere e quelli sul modulo di trasfusione
accertare l’integrità della sacca da trasfondere, la data di scadenza e le caratteristiche apprezzabili degli emocomponenti (per individuare eventuali coaguli, colori e/o torbidezza anomali)
accertare che il materiale sia a temperatura ambiente al momento dell’effettiva infusione
spiegare all’assistito quali sono gli effetti collaterali possibili della manovra (brividi, prurito, lombalgia, cefalea, nausea, vomito, tachicardia, tachipnea) e spiegare l’importanza di riferirli in maniera tempestiva qualora si presentino
controllare nuovamente, al letto del paziente e insieme al medico, la corrispondenza fra i dati del paziente e quelli indicati sulla sacca da trasfondere, documentando la verifica sul modulo di registrazione della trasfusione tramite firma di entrambi i professionisti
misurare e tenere monitorati prima, durante e dopo la trasfusione, registrandoli sulla documentazione infermieristica, i parametri vitali (pressione arteriosa, frequenza cardiaca, frequenza respiratoria e caratteristiche del respiro, temperatura corporea)
allestire la via venosa e attendere la presenza del medico per avviare la trasfusione
conoscere la velocità di somministrazione standard (15-20 gtt al minuto per i primi 10-15 minuti, poi fino a 40-60 gtt al minuto)
assicurare la presenza del medico per il monitoraggio del paziente almeno nei primi dieci minuti dall’inizio dell’infusione
In caso d’insorgenza di complicanze (reazioni trasfusionali acute), interrompere l’infusione di emocomponenti, avviare quella di soluzione fisiologica e contattare tempestivamente il medico.
Una volta gestita l’urgenza, inviare al centro trasfusionale la sacca connessa al set d’infusione, un campione di sangue prelevato da vena diversa da quella usata per la trasfusione e il modulo di denuncia di reazione trasfusionale.
Ad infusione terminata:
infondere, se previsto dal protocollo aziendale, soluzione fisiologica (50 ml)
rilevare e registrare i parametri vitali post-trasfusione
allegare alla documentazione infermieristica l’etichetta di assegnazione della sacca trasfusa
inviare al centro trasfusionale copia del modulo di avvenuta trasfusione
smaltire sacca e deflussore nei rifiuti speciali
Ritorna al sommario del dossier Procedure


















Vit K
1 commenti
Tempistica di sostituzione del set d'infusione.
#2
Salve, esiste una regola che detta le tempistiche di sostituzione dei set d'infusione (deflussori) tra le varie unità? Mi focalizzo nella categoria degli emocomponenti?
Per monitorare al meglio le reazioni averse alla trasfusione personalmente mi verrebbe da cambiare il deflussore ad ogni unità, ma c'è chi non è d'accordo e sostituisce ogni 2 unità.
Io sostituendo ad ogni unità so per certo che non vi è alcuna contaminazione dell'unità precedente; il rischio e il dubbio compare quando con lo stesso deflussore si somministrano più sacche.
Grazie. Vitaliy K.