Caratterizzata da un aumento della pressione del sangue nelle arterie polmonari e nella cavità destra del cuore, l’ipertensione polmonare può avere cause ignote (idiopatica) o essere dovuta a una varietà di condizioni mediche. Spesso assenti o poco specifici nelle fasi iniziali della malattia, i sintomi comprendono respiro affannoso, dolore o senso di oppressione al torace, affaticabilità, edema agli arti inferiori, tachicardia, perdita di coscienza e cianosi. La diagnosi si basa su storia clinica, esame obiettivo e test diagnostici tra cui esami del sangue, ecocardiogramma, elettrocardiogramma e cateterismo cardiaco destro. L’obiettivo è quello di individuare le cause sottostanti la malattia, così da poter orientare le cure che si basano su farmaci vasodilatatori, diuretici e anticoagulanti. Il cuore-polmonare e l’insufficienza cardiaca sono possibili complicanze e nei casi più gravi possono essere necessari interventi chirurgici o addirittura un trapianto di polmone. La prognosi dipende dalla precocità di diagnosi e cure, mentre la prevenzione, quando possibile, si basa sulla rimozione delle cause e sull’adozione di un corretto stile di vita.
Cos’è l’ipertensione polmonare
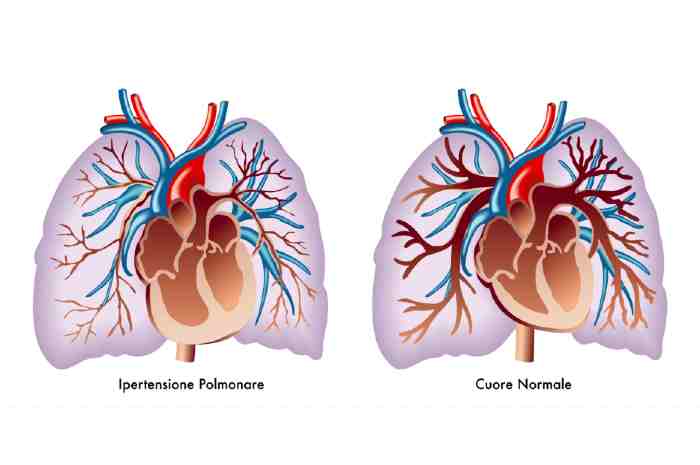
Ipertensione polmonare
L’ipertensione polmonare è una condizione caratterizzata da un aumento della pressione del sangue nelle arterie polmonari e nella cavità destra del cuore. Nella maggior parte dei casi è dovuta ad alterazioni delle pareti delle arterie polmonari (distruzione o ispessimento della parete arteriosa) che portano a un restringimento oppure a un’occlusione degli stessi vasi e quindi alla riduzione del flusso di sangue al loro interno.
Il restringimento delle arterie polmonari causa inoltre un aumento della resistenza che il sangue incontra andando dal cuore ai polmoni, come anche uno sforzo sempre maggiore da parte del ventricolo destro per pompare nei polmoni il sangue che deve essere ossigenato.
Normalmente, infatti, la pressione nelle arterie polmonari è bassa (tra 11 e 20 mmHg a riposo) e lo sforzo che compie il lato destro del cuore è inferiore a quello del lato sinistro, che deve invece pompare il sangue in tutto il corpo. In presenza di ipertensione polmonare, invece, la pressione nel lato destro e nelle arterie polmonari aumenta e raggiunge valori elevati (pari o superiori a 25 mmHg).
L'ipertensione polmonare può verificarsi a qualsiasi età e le donne sembrano essere le più colpite rispetto agli uomini. Corrono un maggiore rischio anche coloro che hanno un’altra patologia cardiaca o polmonare.
Tipologie e cause di ipertensione polmonare
L’ipertensione polmonare può essere classificata in 5 tipi o gruppi sulla base delle cause sottostanti.
Gruppo I
Può essere diviso a sua volta in:
- Ipertensione polmonare idiopatica: la causa esatta è ignota, tuttavia è spesso associata a mutazioni genetiche. È piuttosto rara (2 casi su 1 milione di persone) e colpisce soprattutto il sesso femminile, specie tra i 30 e i 50 anni
- Ipertensione polmonare ereditaria: in alcuni casi l'ipertensione polmonare è dovuta a una mutazione genetica trasmessa dai genitori
- Ipertensione polmonare persistente del neonato: colpisce circa 2 neonati ogni 1.000 e di solito è collegata a condizioni come l’asfissia perinatale, l’ipossia, l’ipoplasia polmonare grave, la sindrome da distress respiratorio, la chiusura prematura del dotto arterioso o del forame ovale, l’ernia diaframmatica congenita o la sindrome da aspirazione di meconio
- Ipertensione polmonare indotta da farmaci o sostanze tossiche: può essere causata da alcune sostanze come gli anoressizzanti (fenfluramina o dexfenfluramina), le anfetamine, la cocaina, gli inibitori selettivi della ricaptazione della serotonina e alcuni chemioterapici (dasatinib, mitomicina C e ciclofosfamide)
- Ipertensione polmonare associata ad altri stati morbosi: si presenta in concomitanza con altre malattie del tessuto connettivo (ad esempio sclerodermia, lupus eritematoso sistemico o artrite reumatoide), malattie epatiche con ipertensione portale, HIV, cardiopatie congenite (dotto arterioso pervio, difetti del setto ventricolare, difetti del setto interatriale, trasposizione delle grandi arterie), anemia emolitica cronica (tra cui l’anemia falciforme), schistosomiasi, emangioma capillare polmonare, disordini della ghiandola tiroidea, malattia veno-occlusiva polmonare
Gruppo II
L’ipertensione polmonare in questo caso non è causata dalla vasocostrizione delle arterie polmonari, bensì da disfunzioni del lato sinistro del cuore; nella maggior parte dei casi riguardano il ventricolo, la valvola mitralica o la valvola aortica.
Gruppo III
L’ipertensione polmonare deriva da una riduzione dei livelli di ossigeno nel sangue a causa di una malattia che pregiudica la respirazione, come:
- Broncopneumopatia cronica ostruttiva (BPCO)
- Sindrome da apnee ostruttive del sonno
- Malattie polmonari interstiziali
- Ipoventilazione alveolare
Questo tipo di ipertensione polmonare può essere causato anche dal risiedere o soggiornare per un periodo prolungato in zone con altitudine elevata (sopra i 2400-2500 metri).
Gruppo IV
L’ipertensione polmonare è causata dalla formazione di trombi o emboli.
Gruppo V
L’ipertensione polmonare è associata ad altre cause, come:
- Disordini mieloproliferativi
- Malattie tiroidee
- Vasculite
- Sarcoidosi
- Neurofibromatosi
- Insufficienza renale cronica
- Masse tumorali che comprimono le arterie polmonari
- Malattia di Gaucher
- Istiocitosi a cellule di Langerhans polmonari
- Malattie da accumulo di glicogeno
Sintomi di ipertensione polmonare
Agli stadi iniziali l'ipertensione polmonare< è spesso priva di segni e sintomi evidenti (specie nei bambini) che, al contrario, compaiono con il peggioramento della vasocostrizione a carico delle arterie polmonari. I sintomi possono variare da persona a persona in base alla gravità della malattia, vale a dire da quanto è aumentata la pressione sanguigna nelle arterie polmonari.
I sintomi dell’ipertensione polmonare possono includere:
- Respiro affannoso sotto sforzo e/o a riposo
- Dolore o senso di oppressione al torace
- Edema agli arti inferiori e talvolta all’addome
- Stanchezza o affaticabilità
- Tachicardia o sensazione di palpitazione cardiaca (cardiopalmo)
- Perdita di coscienza, giramenti di testa, svenimenti
- Respiro sibilante
- Raucedine
- Tosse secca (raramente tosse con emissione di sangue)
- Colorito bluastro delle labbra dovuto a scarsa ossigenazione del sangue (cianosi)
- Inappetenza
Diagnosi di ipertensione polmonare
L'ipertensione polmonare è difficile da diagnosticare perché nelle fasi iniziali i sintomi possono essere assenti o lievi e poco specifici, in quanto simili a quelli di altre malattie a carico di cuore e polmoni.
Il primo passo consiste nel fare:
- Analisi della storia clinica: si valutano lo stato di salute attuale, le patologie pregresse etc;
- Esame obiettivo: nei pazienti con ipertensione polmonare si potrebbero riscontrare edema degli arti, vene del collo sporgenti, soffio al cuore sul lato destro, suoni cardiaci anormali, suoni respiratori anormali (se l’ipertensione è dovuta ad altre malattie polmonari), epatomegalia o splenomegalia
- Stile di vita: si indagano le abitudini riguardanti alcol, fumo, attività fisica etc.
Esami e test diagnostici
Il secondo passo consiste nell’esecuzione di esami e test diagnostici. Il numero elevato di esami dipende dalla varietà di possibili cause sottostanti l’ipertensione polmonare. Oltre alla diagnosi, infatti, è fondamentale stabilire con precisione le cause, così da orientare la terapia:
- Esami del sangue: emocromo, test di funzionalità renale e funzionalità epatica, BNP o NT-proBNP (sostanza prodotta dal cuore la cui concentrazione aumenta notevolmente nel sangue se il cuore è sottoposto a uno sforzo eccessivo), elettroliti, acido urico, emogasanalisi arteriosa e venosa, prove emogeniche per valutare la coagulazione del sangue
- Ecocardiogramma: è il miglior esame non invasivo per diagnosticare l’ipertensione polmonare, poiché consente di visualizzare l’aspetto del cuore, le eventuali alterazioni morfologiche e strutturali delle camere cardiache destre (causate dall’aumento della pressione polmonare), nonché il flusso del sangue attraverso atri, ventricoli e valvole cardiache. Se effettuato con metodica doppler consente anche una stima indiretta della pressione sistolica (pressione massima) nell’arteria polmonare. Nei casi più gravi, quando è necessario ottenere informazioni più specifiche, si ricorre all’ecocardiogramma transesofageo che però è molto invasivo (utilizza gli ultrasuoni e si effettua introducendo una sonda nell'esofago per sfruttare la stretta vicinanza tra cuore ed esofago nel torace per una visualizzazione più adeguata del cuore)
- Elettrocardiogramma: registra l'attività elettrica del cuore, mostra ritmi anormali e talvolta può evidenziare danni al cuore
- Cateterismo cardiaco destro: è l’esame diagnostico più accurato per la diagnosi di ipertensione polmonare. Permette di raggiungere il cuore attraverso un catetere introdotto nei vasi sanguigni venosi o arteriosi dell'inguine. È un esame molto invasivo ed è eseguito in anestesia generale nei pazienti più piccoli ed in anestesia locale nei più grandi. Il test è utile per misurare la pressione nell’atrio destro del cuore, la pressione polmonare media e la portata cardiaca; l’alterazione di questi parametri si associa ad una prognosi sfavorevole. Con questo esame si può valutare anche la vasoreattività polmonare attraverso la somministrazione di medicinali che causano la dilatazione dei vasi sanguigni polmonari
- Rx-torace: è utile per valutare l’immagine e le eventuali anomalie di cuore, arterie polmonari (e loro ramificazioni) e polmoni
- Angio-tomografia computerizzata del torace e angiopneumografia: consentono di identificare il decorso delle arterie polmonari e la loro eventuale ostruzione
- Risonanza magnetica nucleare: permette di analizzare le dimensioni del cuore e il flusso di sangue al suo interno
- Spirometria: è necessaria per stabilire la funzionalità dei polmoni (capacità inspiratoria ed espiratoria) e la pervietà delle vie aeree. È utile per individuare eventuali anomalie indicative di malattie polmonari
- Scintigrafia polmonare perfusoria: permette di valutare, tramite l’iniezione in vena di una sostanza radioattiva, la circolazione del sangue nei polmoni e di evidenziare, in caso di occlusioni, la presenza di difetti di perfusione
- Test del cammino e test da sforzo cardiopolmonare: valuta la tolleranza cardiaca allo sforzo e la presenza di un’eventuale insufficienza respiratoria
- Polisonnografia: misura l'attività cerebrale, la frequenza cardiaca, la pressione sanguigna, i livelli di ossigeno e altri fattori durante il sonno. Può aiutare a diagnosticare la presenza di apnea ostruttiva del sonno, che può causare ipertensione polmonare
Come si tratta l’ipertensione polmonare
Il trattamento dell’ipertensione polmonare è piuttosto complicato poiché varia da persona a persona, in base alle cause sottostanti e alle altre eventuali condizioni patologiche presenti. Non esiste una cura risolutiva e il trattamento può solamente aiutare a tenere sotto controllo i sintomi.
L’obiettivo primario è in ogni caso quello di ridurre la pressione del sangue all’interno delle arterie polmonari. I farmaci utilizzati sono:
- Diuretici: favoriscono l'eliminazione dei liquidi dal corpo e di conseguenza riducono il lavoro che deve fare il cuore. Sono utili anche per ridurre l’edema agli arti inferiori
- Vasodilatatori o calcio antagonisti: i vasodilatatori rilassano e aprono i vasi sanguigni ristretti migliorando il flusso sanguigno e riducendo la necessità di un trapianto polmonare. Sono spesso utili nei casi in cui l’ipertensione si manifesta in associazione a: ipertensione polmonare idiopatica o ereditaria, disturbi autoimmuni, epatopatia cronica, infezione da HIV, alcuni disturbi cardiaci congeniti, ipertensione polmonare causata da farmaci o tossine e ipertensione polmonare tromboembolica cronica. Tuttavia, non si sono dimostrati efficaci nell’ipertensione polmonare dovuta a una pneumopatia di base. Anche i calcio-antagonisti rilassano i muscoli delle pareti dei vasi sanguigni e aiutano il lato destro del cuore a funzionare meglio
- Anticoagulanti: utili nella forma trombo-embolica per ridurre il rischio di embolia polmonare
Possono inoltre essere necessari:
- Ossigenoterapia: se è presente insufficienza respiratoria
- Digossina: aiuta il cuore a pompare più forte. In alcuni casi è utilizzata anche per trattare l'insufficienza cardiaca o altre malattie cardiache
- Settostomia atriale: è un intervento chirurgico effettuato nei casi gravi di ipertensione polmonare, quando i farmaci non sono efficaci. Consiste nel praticare un piccolo foro nella parete che separa l’atrio destro dall’atrio sinistro reindirizzando parte del flusso di sangue dal ventricolo destro al ventricolo sinistro. Lo scopo è quello di ridurre la pressione sanguigna all’interno della parte destra del cuore
- Endoarteriectomia polmonare: utile per rimuovere i coaguli di sangue all'interno dei vasi sanguigni dei polmoni
- Angioplastica polmonare con palloncino: utile per abbassare la pressione sanguigna nell'arteria polmonare e migliorare la funzione cardiaca nelle persone che non possono sottoporsi a endoarteriectomia polmonare
- Trapianto di polmone o cuore-polmone: nei casi più gravi è l’unica opzione terapeutica possibile
È molto importante anche uno stile di vita sano, quindi:
- Praticare attività fisica moderata con regolarità
- Evitare il fumo
- Adottare una dieta sana e a basso contenuto di sale (dieta iposodica)
- Tenere il peso sotto controllo
- Evitare luoghi ad elevate altitudini
- Evitare situazioni che potrebbero favorire un abbassamento eccessivo della pressione sanguigna come saune o bagni troppo caldi
- Evitare gravidanze e pillole anticoncezionali: una gravidanza potrebbe indurre un peggioramento delle condizioni di salute della donna e costituire un pericolo per la vita del feto. La pillola anticoncezionale potrebbe invece aumentare il rischio di formazione di coaguli sanguigni
Complicanze dell’ipertensione polmonare
Se non trattata, a lungo andare l’ipertensione polmonare può portare a complicanze, come:
- Cuore polmonare: è una condizione grave caratterizzata da un allargamento della cavità ventricolare destra cui segue un ispessimento della parete muscolare del ventricolo destro (ipertrofia ventricolare destra). La conseguenza è un maggiore sforzo del cuore per pompare il sangue attraverso le arterie polmonari ristrette o bloccate
- Insufficienza cardiaca o scompenso cardiaco: il cuore non riesce a pompare in modo efficace il sangue in ogni parte del corpo
- Aritmie: l’ipertensione polmonare può dare luogo a tachicardia cui possono seguire aritmie anche mortali
- Sanguinamento nei polmoni: il segno più evidente di questa condizione è l’emissione di sangue con la tosse (emottisi)
- Formazione di coaguli: possono formarsi dei coaguli nei vasi sanguigni che conducono il sangue ai polmoni per essere ossigenato. I maggiori rischi derivano dalle trombosi che interessano le ramificazioni più piccole delle arterie polmonari poiché, a causa delle dimensioni, si occludono con più facilità
- Complicazioni in gravidanza: può essere pericolosa per la vita della donna e del suo bambino
- Anemia
- Versamento pericardico
- Danni al fegato a causa della pressione elevata nel cuore destro
Prognosi
L’ipertensione polmonare incide molto sulla qualità di vita di chi ne soffre poiché impedisce di svolgere le normali attività che caratterizzano la vita quotidiana. In ogni caso la prognosi dipende molto dalle cause sottostanti, dalla presenza (o meno) di altre condizioni patologiche, dalla precocità della diagnosi e delle cure, dal decorso della malattia e dalla risposta alla terapia.
In alcuni casi la malattia può peggiorare fino a richiedere un trapianto polmonare e se non trattata diventa pericolosa per la vita poiché può portare a cuore polmonare, insufficienza cardiaca destra e scompenso cardiaco.
Prevenzione
Prevenire l’ipertensione polmonare idiopatica non è possibile, poiché la causa sottostante è ignota. Per quanto riguarda invece l’ipertensione polmonare secondaria ad altre condizioni, la prevenzione consiste nella risoluzione delle cause sottostanti e/o nell’eliminazione dei fattori di rischio associati.
È molto importante anche l’adozione di un corretto stile di vita per cercare di prevenire l’ipertensione polmonare; è possibile altresì, in base ai sintomi o in caso di fattori di rischio noti, effettuare dei test di screening come l’ecocardiografia, l’elettrocardiogramma e il test di funzionalità polmonare.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?