L’infermiere, oltre a garantire una buona qualità tecnica dell’elettrocardiogramma, deve saper distinguere un tracciato normale da uno potenzialmente patologico. Questo permette di allertare precocemente il medico, prevedere possibili complicanze, partecipando in modo più attivo e consapevole all’iter diagnostico-terapeutico del paziente.
Ecg: Come riconoscere le principali anomalie del tracciato
Infermiere durante l'interpretazione di un Ecg
L’elettrocardiogramma registra il risultato dell’interazione e della sommazione dell’attività elettrica di ogni singola fibrocellula muscolare del miocardio e del suo sistema di conduzione.
L’Ecg è composto da onde ed intervalli. Si definiscono positive le onde che stanno sopra la linea isoelettrica e, negative quelle che stanno sotto.
Le onde dell’elettrocardiogramma
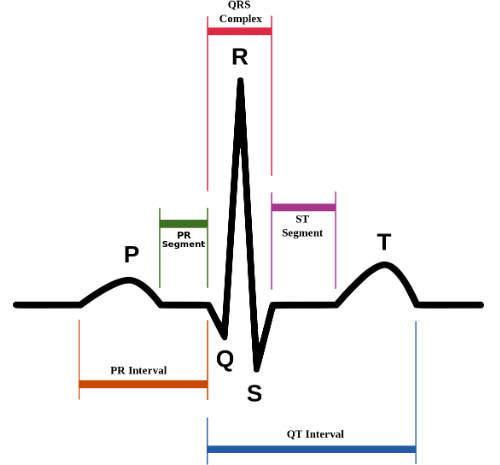
- Onda P: piccola onda positiva, indica la depolarizzazione atriale (attivazione elettrica degli atri)
- Intervallo PR: distanza fra l’inizio dell’onda P e l’inizio del complesso QRS, rappresenta l’intervallo necessario perché la depolarizzazione atriale raggiunga i ventricoli
- Complesso QRS: rappresenta la depolarizzazione ventricolare
- Onda Q: prima deflessione negativa
- Onda R: prima deflessione positiva
- Onda S: seconda deflessione negativa
- Tratto ST: distanza fra l’onda S e l’inizio dell’onda T, rappresenta l’intervallo fra la depolarizzazione ventricolare e l’inizio della ripolarizzazione ventricolare (ripristino delle condizioni elettriche di base)
- Onda T: prima onda positiva successiva al complesso QRS, rappresenta la ripolarizzazione ventricolare
- Intervallo QT: distanza fra l’inizio del QRS e la fine dell’onda T, rappresenta l’intera attività elettrica ventricolare
- Onda U: onda positiva successiva all’onda T, non sempre presente, rappresenta la ripolarizzazione delle fibre del Purkinje
La corretta interpretazione dell’elettrocardiogramma è possibile solo con un tracciato Ecg a 12 derivazioni di ottima qualità ed è consigliabile seguire un approccio sistematico, che consenta di procedere secondo un preciso ordine.
Interpretare l’elettrocardiogramma dell’adulto
Frequenza cardiaca (FC)
Si definisce come numero di battiti cardiaci per minuto (bpm) ed è riferita alla frequenza ventricolare.
La velocità di scorrimento della carta è solitamente impostata a 25 mm/sec. Questo significa che un quadretto piccolo della carta millimetrata corrisponde a 0,04 secondi (40 ms) e un quadretto grande corrisponde a 0,2 secondi (0,04 secondi x5 = 0,2 secondi = 200 ms).
Per calcolare la FC di un tracciato ci sono diversi metodi; il più semplice e immediato consiste nel dividere 300 per il numero di quadrati grandi fra due onde R.
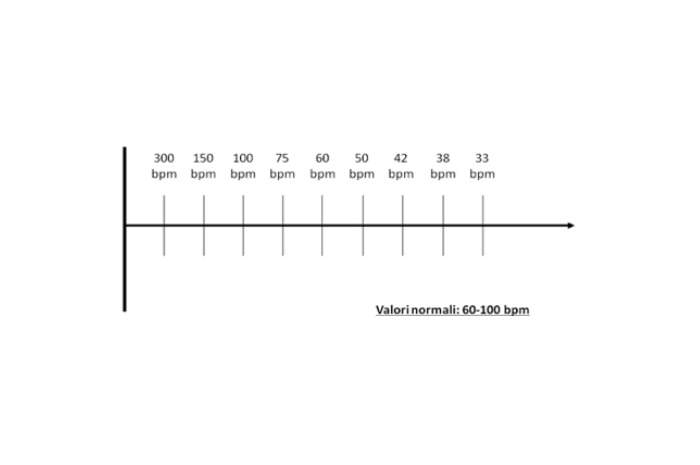
Es. Se fra due onde R ci sono 5 quadrati grandi, la FC sarà 300/5= 60 Bpm
Una frequenza normale va da 60 a 100 bpm. Le frequenze superiori si definiscono tachicardie, quelle inferiori bradicardie.
Analisi del ritmo
Una prima valutazione consiste nello stabilire se gli intervalli fra le onde R sono sempre uguali, o non differiscono tra loro per più di 2 quadratini. In questo caso possiamo dire che il ritmo è regolare.
La seconda valutazione è relativa alla presenza e alla morfologia dell’onda P: se questa si trova prima del complesso QRS ed è positiva in DII e negativa in aVR, allora possiamo definire il ritmo come sinusale, cioè l’impulso elettrico origina dal nodo seno-atriale (condizione di normalità).
La presenza di un’onda P negativa in DII, deve far pensare come prima cosa, ad una possibile inversione degli elettrodi periferici, secondariamente ad un’origine dell’impulso diverso dal normale (extrasistolia e/o tachicardia atriale -TA-).
A volte l’onda P non si trova prima del complesso QRS, ma dopo di esso: in questo caso è legato alla retro-conduzione dell’impulso, che si verifica in molte aritmie sia sopraventricolari (TPSV) che ventricolari (TV)
La presenza di un ritmo irregolare associato all’assenza di una chiara onda P, deve far pensare all’aritmia di più frequente riscontro nella pratica quotidiana: la fibrillazione atriale (FA). Questa si definisce come attività elettrica caotica degli atri, che determina una inefficace contrazione delle pareti ed una conseguente alta probabilità di formazione di coaguli all’interno degli stessi.
Un’altra aritmia di frequente riscontro, caratterizzata da ritmo talora anche regolare e da tipiche onde con aspetto a dente di sega (onde F) è il Flutter Atriale (FLA). È causato ad un corto circuito elettrico (aritmia da rientro) che interessa l’atrio. Si differenzia dalla FA per una maggiore regolarità del ciclo ventricolare.
Morfologia del QRS
Normalmente deve essere positivo in DI, l’ampiezza dell’onda R deve aumentare da V1 a V6 mentre l’onda S deve ridursi, durata inferiore a 100-120 ms (2,5-3 quadratini), l’onda Q deve avere durata inferiore a 0,04 sec (1 quadratino) e l’ampiezza deve essere inferiore ad ¼ dell’onda R successiva (non si considerano le onde Q in DIII e in aVR).
Sulla base della durata del complesso, si definiscono le tachicardie o bradicardie a QRS largo o stretto.
Quando è stretto (durata inferiore a 100 ms) indica una normale conduzione ventricolare.
Se è di durata superiore a 120 ms, si definisce largo e indica un rallentamento della conduzione, che può essere di una specifica porzione del sistema di conduzione (come nel caso dei blocchi di branca), oppure un’origine sotto-Hissiana del ritmo cardiaco (giunzionale o ventricolare).
La presenza di una tachicardia a QRS largo con ampiezza e morfologia variabile da un complesso all’altro, è tipica della fibrillazione ventricolare (FV).
Questa è l’aritmia che più frequentemente, associata alla TV, è causa di arresto cardio-circolatorio; è determinata da un’attività elettrica disorganizzata dei ventricoli, con conseguente arresto dell’attività meccanica.
Se subito prima di un QRS largo troviamo una rapida deflessione caratterizzata da una linea verticale (spike), ci troviamo di fronte ad una stimolazione da Pace Maker (PM).
Morfologia dell’onda T
Quando presenta la stessa polarità del QRS nelle derivazioni periferiche ed è positiva nelle derivazioni precordiali (o negativa da V1 a V3 nelle giovani donne), indica una normale ripolarizzazione ventricolare.
In caso contrario è indice di ischemia o sofferenza miocardica (ipertrofia ventricolare, cardiopatie, ecc.).
Intervallo PR, relazione tra onde P e complessi QRS
L’intervallo PR esprime la conduzione dell’impulso attraverso il nodo atrio-ventricolare, il fascio di His, le branche destra e sinistra.
Deve avere una durata compresa fra 120 ms e 200 ms (da 3 a 5 quadratini). Quando è più corto può essere una variante normale (che si presenta ad esempio nelle donne in gravidanza) o identificare la presenza di una via accessoria atrio-ventricolare (pre-eccitazione ventricolare, WPW).
Se è lungo, è indicativo di un rallentamento della conduzione ai ventricoli (blocchi atrio-ventricolari – BAV).
In condizioni normali il rapporto P:QRS è 1:1, cioè ad ogni onda P, dopo un intervallo PR costante, corrisponde un complesso QRS ed ogni complesso QRS deve essere preceduto da un’onda P.
Quando invece si trova un rapporto tra P e QRS di 1:2 o 1:molti, e un intervallo PR che ha una durata in progressivo aumento, siamo di fronte a Blocchi Atrio-Ventricolari (BAV):
- BAV di 1°grado: PR allungato
- BAV di 2° grado tipo I: allungamento progressivo dell’intervallo PR fino alla mancata conduzione in ventricolo (P bloccata cioè non seguita dal QRS)
- BAV di 2° grado tipo II: l’intervallo PR è normale ma la conduzione è di tipo 1:2, 1:3, 1:4, ecc.
- BAV di 3° grado o blocco completo: dissociazione atrio-ventricolare, senza relazione costante fra onde P e complessi QRS.
Nel BAV di 3° grado il numero di onde P è generalmente maggiore rispetto a quello dei QRS (stretti). Nel caso delle tachicardie ventricolari, invece, il numero di complessi QRS (larghi) è generalmente maggiore di quello delle onde P.
Intervallo QT
Esprime il tempo totale di depolarizzazione e ripolarizzazione ventricolare e varia con la frequenza cardiaca; pertanto è espresso più correttamente come QTc, cioè corretto per la frequenza cardiaca.
Il valore normale varia da 360 a 440 ms. È patologico sia quando è più corto (sindrome QT corto) che quando è più lungo (sindrome QT lungo) ed in entrambi i casi si associa ad una maggiore probabilità di sviluppare aritmie ventricolari.
Tratto ST
Esprime il termine della depolarizzazione ventricolare; si può trovare fuso con l’onda T da V1 a V3 e, rispetto all’isoelettrica, non deve essere né sopra né sotto di più di 1 mm in tutte le derivazioni ad eccezione di V1 e V2, nelle quali, comunque, deve rimanere inferiore ai 2 mm.
Quando è presente un sopralivellamento superiore alla norma, si parla di lesione miocardica ovvero di un quadro compatibile con infarto miocardico acuto (IMA).
La sede del sopralivellamento permette la localizzazione dell’infarto e della coronaria interessata dall’ostruzione: un sopralivellamento del tratto ST in DII, DIII ed aVF (con sottolivellamento speculare in DI e aVL) è indicativo di infarto miocardico inferiore da occlusione della coronaria destra; un sopralivellamento del tratto ST in DI, V2-V4 (con sottolivellamento speculare in DII, DIII ed aVF) è indicativo di infarto miocardico anteriore da occlusione del ramo interventricolare anteriore.
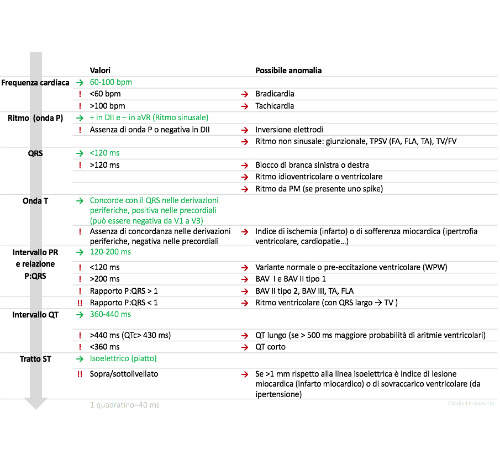
Se durante l’analisi del tracciato tutti i parametri valutati rientrano nella norma (colorazione verde) il tracciato è verosimilmente sprovvisto di anomalie
L’infermiere o l'infermiere di cardiologia non sono tenuti a formulare una diagnosi elettrocardiografica ma, seguendo questo schema, troverà più semplice (e cerebralmente più stimolante) interpretare un tracciato effettuato sia di routine che in situazioni di urgenza/emergenza.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?