
LeonardoNardella
Ha provato a spiegarlo Leonardo Nardella, neo-Infermiere, laureatosi presso l'Università Politecnica della Marche di Ancona che ha realizzato una tesi di laurea sull'argomento.
ANCONA. Leonardo Nardella, 24 anni, è uno degli Infermieri neo-laureati che più si è distinto nella sua Università, la Politecnica delle Marche di Ancona, per la dedizione allo studio e per l'animo buono, quello che non deve mai mancare in un Professionista della Salute.
Leonardo, originario di Rignano Garganico, il più piccolo comune della Montagna del Sole (nel Foggiano), ha studiato nelle Marche e ha realizzato una tesi di laurea che per molti è un capolavoro.
Si tratta della "Gestione degli accessi vascolari centrali arteriosi e venosi secondo le Linee Guida CDC di Atlanta 2011 in un setting intensivo cardiologico. Studio Osservazionale", che ha visto come relatrice la docente Carla Lucertini e come co-relatore il collega Andrea Toccaceli.
Ma di cosa tratta il suo lavoro? Vediamo cosa ha scritto lo stesso interessato in prefazione.
Un Dispositivo Intra-Vascolare (DIV), è uno strumento con il quale è possibile mettere in comunicazione la superficie cutanea direttamente con il distretto vascolare desiderato (sia esso di tipo venoso o arterioso), così da permettere l’introduzione di sostanze nel circolo ematico, effettuare prelievi o eseguire indagini strumentali.
Esistono DIV con i quali è possibile mettere in collegamento l’ambiente esterno con aree vascolari periferiche, e altri che mettono invece in comunicazione con aree vascolari centrali. Per quanto riguarda questi ultimi, grazie a tali “devices”, è possibile raggiungere distretti vascolari ad alto flusso, in quanto sono capaci di giungere in vene o arterie centrali (di più grosso calibro e lontane dal circolo periferico). L’indicazione ad utilizzare l’uno o l’altro accesso, dipende da vari fattori: conformazione anatomica del paziente (adiposità, fragilità vasale), situazione d’urgenza, tipo di terapia da somministrare (sostentamento post-operatorio, chemioterapia, nutrizione parenterale totale in pazienti defedati).
Tra i dispositivi intra-vascolari centrali “venosi”, è possibile annoverare i CVC (Central Venous Catheter, Catetere Venoso Centrale), i quali appunto, a differenza dei CVP (i Cateteri Venosi Periferici), vengono inseriti in vene centrali di più grosso calibro (succlavia, giugulare e femorale), capaci di giungere quasi fino a livello cardiaco, più precisamente fino al terzo inferiore della vena cava superiore, nello sbocco dell’atrio destro.
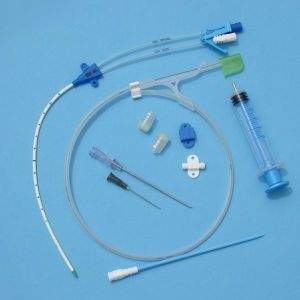
L'intero kit del CVC.
I principali vantaggi di un CVC rispetto ad un più comune CVP sono: innanzitutto la garanzia della stabilità dell’accesso venoso, dove la durata della permanenza del dispositivo è largamente a favore dei primi (dalle 3-4 settimane fino ad oltre 1 anno), contro i 3-4 giorni mediamente di un CVP; la riduzione delle complicanze infettive e trombotiche (attuandone un’attenta gestione); il vantaggio di poter essere utilizzati sia per trattamenti discontinui che continui; nonché la possibilità di infondere farmaci e soluzioni che non potrebbero altrimenti essere infuse tramite catetere periferico (pensiamo ad esempio a soluzioni vescicanti o irritanti, oppure nel caso di trattamento nutrizionale tramite NPT).
Esistono inoltre anche altri particolari tipi di CVC, cosiddetti “ad inserzione periferica”, come il PICC (Percutaneous Introduction Central Catheter) ad esempio: questa diversa tipologia di catetere venoso centrale, ha la particolarità di essere inserito appunto perifericamente (in genere in cefalica o basilica) e di giungere comunque poi, in una vena centrale di grosso calibro (succlavia o vena cava); ha il vantaggio di assicurare un minor tasso di infezione rispetto ai classici CVC, e può restare in sede anche fino ai 6 mesi, garantendo comunque tutti gli usi esclusivi dei cateteri venosi centrali.
Vi sono poi ulteriori particolari Cateteri Venosi Centrali, cosiddetti “totalmente impiantabili” come ad esempio il Port-a-cath. Posizionati con un piccolo vero e proprio intervento chirurgico, questa caratteristica tipologia di catetere, possiede uno o più reservoir (generalmente in titanio o comunque in materiale biocompatibile) confezionati in una tasca sottocutanea. Il reservoir funge sia da ancoraggio, sia da via d’accesso al catetere vero e proprio, il quale, connesso al precedente, poi si riversa direttamente nel torrente circolatorio dopo un breve tragitto sottocutaneo. La peculiarità di questi CVC, è quella che per potervi accedere c’è però bisogno esclusivo di un altro dispositivo: l’ago di Huber, un ago “non carotante”, disegnato cioè con particolari affilatura ed angolazione, capace in questo modo di provocare il minor traumatismo possibile in sede di inserimento sulla cute del paziente portatore, attraverso l’apposito setto in gomma del reservoir. Tali sistemi vengono utilizzati principalmente per i pazienti giovani o comunque con una vita attiva, in quanto non rappresentano un ostacolo alle attività sportive ad esempio, e sono altresì maggiormente accettati dal paziente, in quanto sono tra tutti, i dispositivi col miglior risultato estetico e meno visibili.
Nel caso invece degli Accessi vascolari “Arteriosi” Centrali (AAC), con tale tecnica si procede all’introduzione di un catetere all’interno di un vaso arterioso palpabile (generalmente si utilizzano le arterie radiale, femorale, pedidia, ascellare o brachiale).
Il cateterismo arterioso viene utilizzato principalmente nei setting di terapia intensiva o in sala operatoria; assicura un monitoraggio in continuo della pressione arteriosa (sistolica, media e diastolica) in modo cruento per il controllo emodinamico invasivo, ed inoltre permette di prelevare rapidamente e in modo atraumatico campioni ematici arteriosi per esami emogasanalitici (in quei pazienti sottoposti ad esempio a ventilazione meccanica artificiale), nonché la determinazione della gittata cardiaca tramite l’analisi dell’onda pressoria arteriosa. Tramite cateterismo arterioso è possibile inoltre, posizionare ulteriori dispositivi per il monitoraggio emodinamico del paziente critico in terapia intensiva: un esempio classico è il Contropulsatore Aortico o IABP (Intra Aortic Balloon Pump). Quest’ultimo costituisce un sistema temporaneo di supporto emodinamico, che incrementa la perfusione coronarica e riduce la richiesta miocardica di Ossigeno. Consiste nell’introduzione, tramite cateterismo arterioso (generalmente dell’arteria femorale), e posizionamento di un catetere “a palloncino” in aorta toracica discendente, che in un certo senso assiste il cuore nella sua funzione di pompa (gonfiandosi in diastole e sgonfiandosi invece durante la sistole). Il Contropulsatore viene utilizzato principalmente come trattamento delle ipotensioni gravi in pazienti critici, o come trattamento estremo delle complicanze di una Angioplastica fallita.
Purtroppo, da sempre, sia il cateterismo venoso che quello arterioso, sia esso centrale o periferico, si accompagna all’insorgenza di numerose complicanze, che vanno da quelle più tardive quali: puntura accidentale arteriosa durante l’inserimento di un CVC; pneumotorace ed emotorace iatrogeni; aritmie cardiache causate dalla guida metallica del catetere; mal posizionamento e occlusione del catetere; rottura del segmento distale del catetere che può causare un’embolia meccanica; a quelle più acute, tra cui le più significative sicuramente sono: il sanguinamento o l’ematoma del sito di inserzione del catetere; e nei casi più estremi fino alla tromboflebite del vaso interessato con ischemia della regione comunicante.
A Leonardo auguriamo di trovare presto lavoro, perché se lo merita.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?