Per glomerulonefrite si intende una malattia infiammatoria che coinvolge i glomeruli renali, compromettendone la capacità filtrante. Esistono differenti cause di glomerulonefrite, così come diversi sono i trattamenti possibili da mettere in atto.
Cause della glomerulonefrite
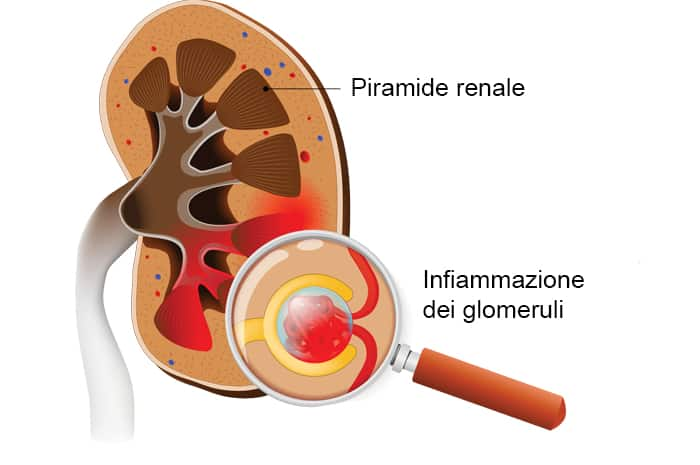
Infiammazione dei glomeruli renali
A causa del processo infiammatorio che colpisce i reni, meccanismo alla base della glomerulonefrite, la loro capacità filtrante si riduce, rilasciando così nelle urine alcune componenti ematiche che normalmente vengono trattenute (es. proteine e globuli rossi).
Esistono diverse forme di glomerulonefrite, ciascuna di esse avente patogenesi, decorso e prognosi differenti, le quali vanno da forme asintomatiche a forme potenzialmente letali evolventi in modo acuto o cronico verso l’insufficienza renale; in ogni caso, l’elemento che accomuna le varie forme è la presenza di un danno infiammatorio dei glomeruli renali
Si distinguono quindi forme acute e croniche, oltre a forme primitive e secondarie.
- Glomerulonefrite acuta: esordio improvviso di ematuria e proteinuria, alle quali si accompagnano un’insufficienza renale rapidamente progressiva con edema, ipertensione e aumento della creatinina sierica e dell’azotemia;
- Glomerulonefrite cronica: riduzione della funzione renale lenta e progressiva, con ematuria e proteinuria, che evolve lentamente verso la sindrome uremica. La comparsa di insufficienza renale necessita di giorni o addirittura anni ed è la conseguenza del danno da usura dei nefroni superstiti per sovraccarico compensatorio funzionale.
- Glomerulonefrite primitiva: interessa unicamente o principalmente il rene.
- Glomerulonefrite secondaria: espressione di patologie che interessano altri organi o l’intero organismo (malattie sistemiche come il lupus eritematoso sistemico o il diabete)
In alcuni casi la glomerulonefrite non può essere ricondotta a una causa precisa, in quanto non si riesce ad identificare l’elemento eziopatologico scatenante: si parla, in questo caso, di glomerulonefrite idiopatica.
Sintomi della glomerulonefrite
Le principali manifestazioni cliniche della glomerulonefrite sono ematuria, proteinuria, alterata funzione renale, ipertensione arteriosa ed edema.
Sul piano clinico, è importante distinguere tra due forme di glomerulonefrite:
- Glomerulonefrite associata a sindrome nefritica: caratterizzata da proteinuria, ematuria associata a cilindri ematici, ipertensione arteriosa, edemi da ritenzione di sodio ed acqua, funzione renale normale o ridotta. È causata dall’aumento della permeabilità glomerulare e da un danno di natura infiammatoria dei capillari glomerulari
- Glomerulonefrite associata a sindrome nefrosica: caratterizzata da proteinuria senza ematuria, da ipoalbuminemia ed edemi, da iperlipidimia e lipiduria. È una condizione meno grave rispetto alla precedente, poiché si registra un aumento della permeabilità glomerulare con conservazione delle funzioni renali, senza passaggio di emazie nell’urina
Eziologia e classificazione
Molto spesso le glomerulonefriti possiedono una genesi autoimmune, la quale è spesso indotta da una malattia infettiva. L’elemento chiave del processo patogenetico è rappresentato da una anomala o eccessiva risposta del sistema anticorpale in grado di provocare lesioni alle componenti del glomerulo renale in maniera diretta o indiretta.
Per quanto riguarda le glomerulonefriti primitive con prevalente sindrome nefritica, esse si distinguono in:
- Glomerulonefrite acuta post-infettiva: provocata da streptococchi B-emolitici di gruppo A o da altri agenti batterici o protozoi. Generalmente decorre con un quadro clinico abbastanza acuto
- Glomerulonefrite rapidamente progressiva (GNRP): caratterizzata dall’incremento rapido e progressivo dei valori di creatinina plasmatica, espressione di un rapido (pochi giorni) deterioramento della funzione renale. A seconda dell’eziologia, si divide in tre sottogruppi:
- GNRP con anticorpi anti-membrana basale
- GNRP da immunocomplessi
- GNRP pauci-immune
Spesso si presenta come conseguenza di patologie sistemiche, quali il LES, la porpora di Schonlein-Henoch, la sindrome di Goodpasture. Sono necessari una diagnosi tempestiva ed un trattamento immediato per scongiurare l’esito infausto.
- Glomerulonefrite a depositi mesangiali di IgA (morbo o malattia di Berger): è la forma più frequente di glomerulonefrite primitiva, spesso caratterizzata da ipertensione arteriosa e da alterazioni patologiche a livello urinario. Si apprezzano depositi mesangiali di IgA a livello glomerulare, in assenza di malattie sistemiche, epatiche o affezioni delle basse vie urinarie. Circa il 30% dei pazienti sviluppa nel corso degli anni un’insufficienza renale terminale
Le glomerulonefriti primitive con prevalente sindrome nefrosica invece si distinguono in:
- Glomerulonefrite a lesioni minime: dà luogo a perdite importanti di albumina; le alterazioni glomerulari sono minime, svelabili solo alla microscopia elettronica, e tali da comprometterne la permeabilità ma non la capacità filtrante
- Glomerulonefrite focale o segmentaria: il termine "focale" deriva dal limitato numero di glomeruli interessati dalle lesioni sclerotiche, che interessano tipicamente i glomeruli della zona juxtamidollare della corticale renale; più frequente nei bambini che negli adulti
- Glomerulonefrite membranosa: è scatenata da immunocomplessi, spesso caratterizzata - oltre che dalla sindrome nefrosica - da una deposizione di materiale proteico sul versante epiteliale della membrana basale, che causa un ispessimento della parete dei capillari glomerulari fenestrati, con formazione di estroflessioni della membrana basale (spikes) che si insinuano tra i depositi sotto le cellule epiteliali
- Glomerulonefrite membrano-proliferativa (mesangio-capillare): caratterizzata dall’ispessimento della membrana basale per la proliferazione delle cellule mesangiali. La malattia inizia spesso prima dei trent’anni di età ed ha un decorso solitamente lento e progressivo; purtroppo la diagnosi tardiva non aiuta il trattamento: se viene scoperta quando sono già presenti ipertensione ed insufficienza renale, la prognosi è sfavorevole
Terapia Glomerulonefrite
La scelta della terapia si basa sulla patologia di cui la glomerulonefrite è conseguenza ed espressione. Ad esempio, la glomerulonefrite post-streptococcica viene trattata con antibiotici, come penicillina, amoxicillina ed eritromicina. Invece, in caso di glomerulonefriti associate a sindrome nefrosica, vengono adottati con discreto successo farmaci corticosteroidi e immunosoppressori.
Tuttavia, in alcuni casi le cause d’origine del processo infiammatorio renale non sono conosciute, per cui in assenza di una terapia etiologica ben stabilita, si adottano norme di carattere generale a seconda del tempo di esordio della patologia:
- Glomerulonefrite acuta:
- Dieta iposodica e ipoproteica
- Iniziale riposo a letto
- Uso di anti-ipertensivi
- Glomerulonefrite cronica:
- Dieta ipoproteica, indicata se persiste l’insufficienza renale o se questa è particolarmente grave
- Terapia antiipertensiva
- Vitamina D
- EPO
- Statine
- Attività fisica indicata
- Eventuale uso di anti-ipertensivi

















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?