La fibrillazione atriale è l’aritmia più comunemente riscontrata nella pratica clinica e rappresenta un importante fattore di rischio di stroke cardioembolico. I pazienti affetti da FA hanno un rischio 5 volte più alto di stroke: più dell’87% degli stroke, infatti, sono tromboembolici. Ad oggi, il trattamento più efficace per la prevenzione dello stroke è la terapia anticoagulante, con una ormai approvata efficacia ma non esente da rischi collaterali descritti abbondantemente in letteratura (rischio emorragico, ecc.).
Cos’è l’auricola
La chiusura dell'auricola sinistra viene eseguita in sala di emodinamica e vede l’esposizione ai raggi X
L’auricola sinistra rappresenta una piccola estroflessione dell’atrio sinistro; la sua forma è molto variabile per la presenza di lobature multiple. Le dimensioni dell’orifizio dell’auricola sono anch’esse variabili, circa 1-3 cm.
In particolari situazioni, come ad esempio nel paziente affetto da fibrillazione atriale, può dar luogo alla formazione di coaguli, che potrebbero dislocarsi e causare ictus cerebrale o embolizzare in altre arterie del corpo.
Nei pazienti con FA, più del 90% dei trombi atriali originano nell’auricola sinistra. Pertanto, l’occlusione dell’auricola potrebbe ridurre drasticamente il rischio di stroke. Studi hanno riportato che i dispositivi utilizzati per il trattamento preventivo delle tromboembolie cerebrali, in pazienti affetti da fibrillazione atriale, hanno dimostrato risultati incoraggianti in termini di efficacia e di sicurezza.
La chiusura dell’auricola, attualmente, è indicata in pazienti affetti da fibrillazione atriale permanente ad alto rischio stroke e con controindicazione al trattamento anticoagulante o con difficoltà a mantenere il valore di INR (International Normal Ratio) nei limiti di range terapeutico.
Come si effettua la chiusura dell'auricola
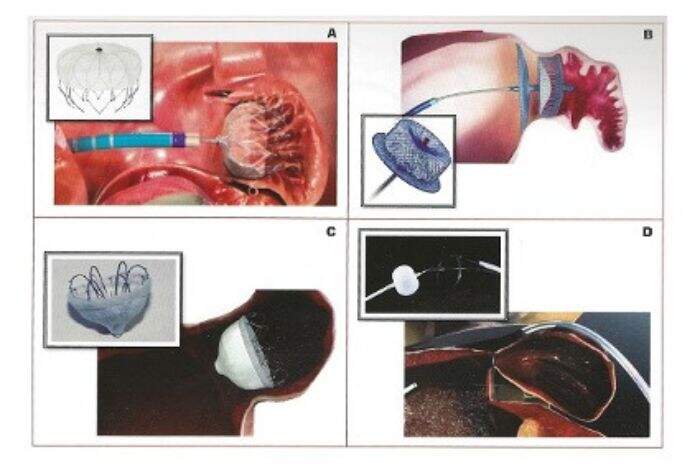
Schema di procedura di chiusura auricola sinistra
La procedura viene eseguita in sala di emodinamica e vede l’esposizione ai raggi X.
La chiusura effettuata mediante tecnica percutanea vede l’inserimento, attraverso una vena della gamba, del dispositivo che giungendo in atrio sinistro mediante puntura transettale si apre ad ombrellino all’imbocco dell’auricola sinistra, occludendola completamente.
Nei pazienti considerati ad alto rischio stroke, per i quali la terapia anticoagulante risulta inefficace o non applicabile, si effettua la chiusura dell’auricola mediante un intervento mininvasivo di cateterismo cardiaco. Questa tecnica consente di eliminare il trattamento con anticoagulanti a vita.
La procedura viene effettuata in sedazione o anestesia generale. Il cardiologo interventista guida la protesi nel cuore mediante un cateterino flessibile inserito nella vena femorale all’altezza dell’inguine. Viene effettuata la puntura transettale, che permette di giungere in atrio sinistro, dove viene effettuata la misurazione dell’imbocco dell’auricola anche mediante l’ecocardiografia transesofagea, così da poter scegliere la protesi più adatta.
Dopo il posizionamento, la protesi viene sottoposta a scrupolosi test utili a validarne la stabilità e l’efficacia. La procedura ha una durata di 45 minuti circa. Il dispositivo di chiusura permanente utilizzato è composto da materiali ormai utilizzati in molti dispositivi medici, come negli stent coronarici, ed è costituito da una gabbia di Nitinolo (lega derivante dal Nichel) autoespandibile, che, una volta rilasciata in auricola, si adatta alla morfologia della sede ospitante, costituendo un vero e proprio divisorio tra l’appendice auricolare e l’atrio sinistro che risulterà così completamente schermato.
La gestione post impianto del paziente
Il paziente, dopo l’impianto della protesi, resta in osservazione per 24 ore, per poi essere dimesso. Affinché il tessuto cardiaco ricopra la protesi, sono necessari alcuni mesi, rendendo così l'occlusione più efficace e definitiva.
In questo periodo, salvo diverse indicazioni dettate da controindicazioni assolute, è prescritta una terapia anticoagulante e/o antiaggregante. Dopo 45 giorni, e a sei mesi dall’intervento, il paziente viene sottoposto ad un controllo ecocardiografico transesofageo per rivalutare l’esito dell’impianto utile anche a stabilire la sospensione della terapia anticoagulante.
Tale procedura si è dimostrata sicura ed efficace se eseguita da personale esperto e adeguatamente formato ed in centri selezionati; tuttavia come per qualsiasi intervento chirurgico, anch’essa ha dei rischi operatori, tra questi il versamento pericardico, embolie sistemiche causate da bolle d’aria o trombi che si originano sulla superficie del dispositivo nei giorni successivi all’impianto, embolizzazioni del dispositivo.
Studi clinici hanno dimostrato che i rischi associati a questa procedura si verificano quasi esclusivamente durante la fase intraoperatoria e nei primi sette giorni successivi, mentre sono del tutto nulli nei mesi e negli anni successivi all’impianto.
Gli eventi sfavorevoli legati alla procedura sono in drastica diminuzione come dimostrato da evidenze cliniche, in quanto l’esperienza del personale operante e la sua formazione è nettamente aumentata visto anche l’incremento del numero degli impianti.
Una recente valutazione a 4 anni di distanza dall’impianto ha dimostrato una quasi totale assenza di complicanze ed una completa tolleranza del dispositivo da parte del corpo umano. Attualmente si stimano in oltre 15mila i pazienti che sono stati sottoposti in Europa a questa procedura in quasi 300 centri specializzati. Tra i paesi in cui si è effettua il maggior numero di procedure vi è la Germania seguita da Italia, Francia, Regno Unito, Paesi Bassi, Russia, Spagna, Belgio e Portogallo.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?