L'iperossia è una condizione non fisiologica, di natura iatrogena, conseguente ad una somministrazione eccessiva di ossigeno in un soggetto senza corrispondente necessità. Essa comporta alcune conseguenze sia breve che a lungo termine, potenzialmente invalidanti per il bambino ed in particolare per il neonato prematuro, il soggetto maggiormente esposto a tale rischio.
Conoscere e riconoscere l’iperossia
Il prematuro è il soggetto più a rischio quando si parla di iperossia
L'ossigeno è un elemento fondamentale per la vita. Viene utilizzato dalla cellula per produrre l’energia necessaria (Atp) per il mantenimento della funzionalità d'organo e tissutale.
Tuttavia questo metabolismo (detto aerobio) induce la cellula al rilascio di radicali liberi (Radical Oxygen Species ROS). Questi agiscono sulle cellule instaurando una condizione patologica denominata come “stress ossidativo” (Sola, Rogido, & Deulofeut, 2007).
I danni causati dallo stress ossidativo possono indurre l'apoptosi e/o la necrosi delle cellule e del tessuto stesso. La produzione di ROS, in condizioni fisiologiche, viene contrastata e posta in equilibrio da alcuni sistemi di difesa antiossidanti presenti nella struttura cellulare e nel tessuto interstiziale.
Un adeguato equilibrio fra elementi pro-ossidanti ed anti-ossidanti è essenziale per il buon svolgimento dei processi biologici (Vento, 2014). Ciò che può alterare questo equilibrio è l'iperossia.
L’ossigeno come elemento terapeutico
La scoperta e l'isolamento chimico dell'elemento ossigeno è da attribuirsi a Priestley (1774). Questo avvenimento è stato ritenuto fondamentale per la medicina data l’importanza dell’utilizzo di questo gas al fine di garantire la sopravvivenza e gestire una condizione d'ipossia, sia in ambito pediatrico che adulto.
La prima somministrazione di ossigeno come elemento terapeutico in ambito pediatrico avvenne a cura di Chaussier nel 1780 (Sola et al., 2007).
È noto come i progressi nel campo della medicina avvenuti nel ‘900 abbiano avuto un ruolo fondamentale nella riduzione della mortalità dei pazienti, fra i quali:
- l'introduzione dei vaccini
- l’introduzione degli antibiotici
- il miglioramento delle condizioni igieniche.
In particolare dalla seconda metà del secolo la ricerca scientifica, la conoscenza dei processi fisiologici e l’introduzione di tecnologie sempre più avanzate condussero ad un esponenziale aumento dell’aspettativa di vita sia degli adulti, che dei bambini. All’interno di questa evoluzione scientifica sicuramente l’utilizzo dell’ossigeno ha avuto un ruolo fondamentale.
L’ossigeno, anche se troppo spesso lo dimentichiamo, è un farmaco e come tale necessita di uno stretto monitoraggio e dell'applicazione di standard di sicurezza che riguardano la quantità di erogazione, la durata del trattamento e la costante rivalutazione delle condizioni cliniche del bambino.
Fondamentale, per promuovere la guarigione del paziente evitando conseguenze a breve e a lungo termine, è garantire il giusto equilibrio tra la necessità di O2 data dalle condizioni cliniche del paziente e la quantità di gas erogata.
Questo equilibrio viene monitorato, principalmente, sulla base dei valori espressi da due variabili fisiologiche, quali: la saturazione periferica di ossigeno (SpO2), in condizioni normali compresa in un range di 85-100% (fino ad 80% nel caso di neonati estremamente prematuri) e la pressione parziale di ossigeno (PaO2), con un range fisiologico di 40-80 mmHg.
Alterando questo equilibrio si espongono i pazienti ad alti rischi per la salute.
Esistono molti studi in merito a questo argomento tuttavia attualmente non vi sono linee guida o protocolli standardizzati che definiscano ranges di valori di SpO2 e PaO2 validi per evitare la condizione di iperossia.
L’iperossia nel bambino
L’iperossia nel bambino è da ritenersi un fattore di rischio per diverse patologie, quali la retinopatia del prematuro, la broncodisplasia polmonare, alcune alterazioni a carico del sistema nervoso centrale (SNC), intaccando a lungo termine le componenti dello sviluppo cognitivo, motorio e dell'apprendimento, in termini di risultati scolastici, o lo stress ossidativo, ad esempio (Sola et al., 2007).
Si stima che più del 75% dei medici e degli infermieri o infermieri pediatrici che lavorano all'interno della realtà neonatale, abbiano conoscenze carenti ed insufficienti circa l'ossigenazione neonatale (Castillo et al. (2008).
Nel 2007 Sola ha condotto uno studio internazionale, in cui ha coinvolto più di 4000 operatori sanitari. Durante questa indagine solo il 15% dei sanitari riferì di essere stato formato sull’argomento, il 5% di saper come funziona il monitor per il controllo dell'SpO2, e soltanto il 18% fu in grado di rispondere correttamente alle domande inerenti l'equazione dei gas alveolari (scambio gassoso alveolare), lo shunting e l'interpretazione della curva di dissociazione emoglobinica (Sola et al., 2007).
La quasi totale assenza di letteratura italiana inerente l'argomento, rispetto alla ben più ricca letteratura statunitense, ci induce a pensare che non vi sia un reale e concreto interesse verso questa tematica sia da parte delle istituzioni, che da parte dei singoli operatori sanitari.
Le ragioni che sottendono alla scarsità delle pubblicazioni da parte di autori italiani, sono ipotizzabili, per esempio, nella cultura dei clinici maggiormente orientata allo studio ed al trattamento dell’ipossia piuttosto che dell'iperossia.
La curva di dissociazione dell’emoglobina
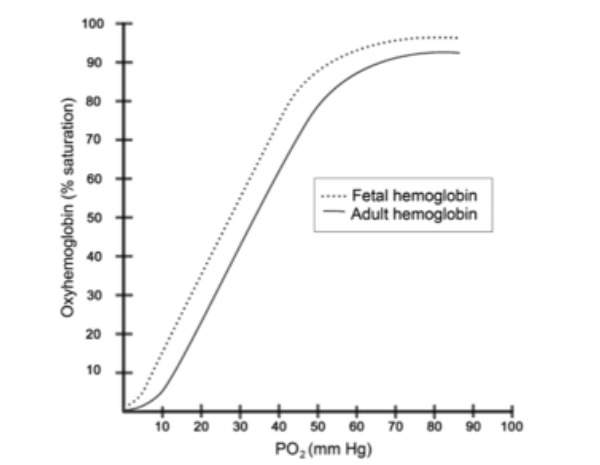
Nell’immagine vediamo come si evidenzi lo spostamento della curva verso sinistra da parte dell'emoglobina fetale (HbF), nei confronti dell'emoglobina normale adulta (HbA).
Generalmente, a bassi valori di PaO2 si associa una bassa affinità dell'Hb nel legame con l'O2: questo comporta che vi sia una minore quantità di O2 legato all'Hb e, allo stesso tempo, che questo si liberi più facilmente.
L'affinità dell'Hb a legarsi con l'O2, aumenta all'incrementarsi del valore di PaO2, comportando un progressivo aumento del numero di molecole di O2 che si legano all'emoglobina stessa. Questo incremento direttamente proporzionale fra PaO2, affinità dell'Hb verso l'O2 e quantità di O2 legato all'Hb (SpO2), termina con il raggiungimento della saturazione completa dell'Hb, ovvero quando tutti i suoi siti di legame sono stati occupati dalle molecole di O2 (SpO 2 = 100%) (Sola et al., 2007).
Nei bambini prematuri, l'emoglobina fetale funge da principale proteina di trasporto dell'O2 nei globuli rossi, dagli ultimi 7 mesi di gestazione e fino a circa 6 mesi dopo la nascita.
Questa proteina è caratterizzata da una relativa alta affinità con l'ossigeno e dunque presenta un più basso valore di P50 (pressione parziale d'ossigeno nel sangue alla quale l'emoglobina è satura per il 50%), rispetto a quello presentato dalla normale emoglobina adulta.
Questo significa che è necessaria una minore pressione parziale di O2 per mantenere il 50% di saturazione dell'emoglobina, rispetto a quella necessaria nel caso di HbA, quindi una minore PaO2 tissutale per il rilascio dell'O2 da parte degli eritrociti.
In questo senso è evidente come, a parità di PaO2 fra HbF e HbA, corrisponda una loro diversa affinità a legarsi con l'O2 che si traduce, quindi, in un diverso valore di SpO2.
Ragionando in senso opposto, posto uno stesso valore di SpO2 - per esempio 90% - si osserva come per l'HbF corrisponda un valore di PaO2 di poco superiore a 50mmHg, mentre per l'HbA a quasi 70mmHg.
Questo è assolutamente indicativo della maggiore affinità che presenta l'HbF rispetto all'HbA e da cui si deduce che una diminuzione in termini di PaO2 è meglio tollerata da un neonato, perlomeno sino al sesto mese di età, cioè quando l'HbF verrà sostituita dall'HbA, rispetto ad un bambino o ad un adulto.
Tutto ciò dimostra come una buona ossigenazione tissutale nel neonato, specialmente pretermine, può essere ottenuta senza l'ausilio di PaO2 elevate (ad esempio, PaO2 > 80 mmHg), che lo esporrebbero a gravi ripercussioni per la sua salute.
La fragilità del bambino
Il termine “iperossia” indica una condizione per cui il bambino ed i suoi tessuti sono esposti ad una quantità di O2 tale da alterarne la loro fisiologica funzionalità, talvolta fino alla compromissione d'organo.
Secondo quanto riportato dall'American Academy of Pediatrics il rischio che questa condizione si sviluppi, soprattutto nel neonato pretermine, aumenta decisamente per valori di SpO2 tra 94 – 95% e, più in generale, per valori di PaO2 > 80 – 90 mmHg (Castillo et al., 2008).
A differenza dell'ipossia, la cui eziologia è strettamente legata a processi patologici specifici ed ampiamente documentati, la condizione iperossica è una condizione iatrogena, in quanto indissolubilmente legata alla pratica clinica condotta dagli operatori sanitari (Sola et al., 2014).
All’interno della popolazione pediatrica coloro che sono maggiormente esposti a questo problema sono i neonati prematuri.
Attualmente si stima ci siano circa 15 milioni di nascite all'anno di cui più di 1 milione muore per le complicanze sviluppate a causa di una nascita troppo precoce (Buczynski, Maduekwe, & O'Reilly, 2013). Tra queste complicanze vi sono anche quelle legate all’iperossia.
Articolo redatto in collaborazione con il Dr. Michele Castellin


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?