La principale difficoltà espressa dai professionisti che si occupano in home care della gestione di ferite cavitarie infette è la necessità di accessi quotidiani per il cambio della medicazione, a causa della quantità notevole di essudato prodotto dalla lesione stessa. A questo proposito, la disponibilità di medicazioni avanzate assorbenti e antimicrobiche costituisce un elemento determinante per ridurre i tempi di guarigione della lesione, così come la presenza di un caregiver compliante, da addestrare per il cambio della medicazione secondaria, che può andare incontro a saturazione durante la giornata al fine di ridurre il rischio di macerazione della cute perilesionale.
Complessità nella gestione domiciliare di ulcere cavitarie infette
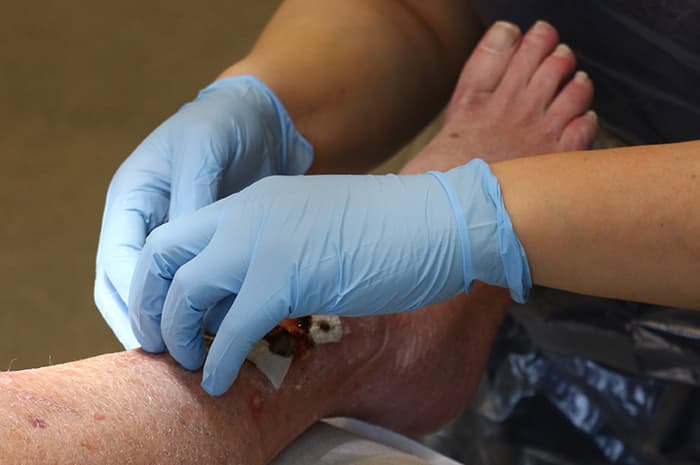
Madicazione lesione a domicilio
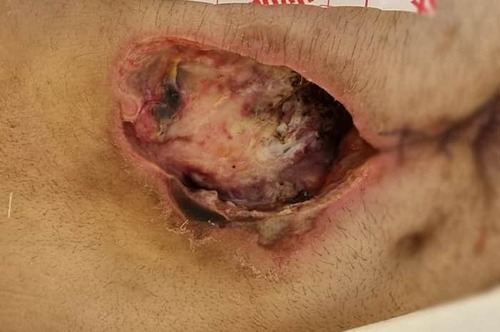
Le ulcere cavitarie infette sono lesioni profonde che, superato il piano dermo-epidermico, coinvolgono uno o più dei successivi piani: sottocutaneo, fasciale, muscolare e tendineo, mentre l'infezione si verifica quando i fattori di virulenza espressi da uno o più microrganismi presenti in un'ulcera hanno il sopravvento sul sistema di difesa naturale dell'ospite, con la conseguente invasione e disseminazione nei tessuti vitali, che ne provoca una serie di reazioni locali e sistemiche. Sono lesioni complesse, spesso maleodoranti, con presenza di grandi quantità di tessuto necrotico colliquato e abbondantemente essudanti. I soggetti colpiti fanno parte di una popolazione fragile e con comorbilità che spesso rendono difficile l’approccio e il raggiungimento di obiettivi di guarigione.
È determinante che il personale impegnato nel percorso di cura possieda le competenze per gestire tale complessità, sia in grado di valutare lo stato della lesione, scegliere la medicazione appropriata, al fine di eliminare qualsiasi residuo di biofilm, prevenire la ricolonizzazione e fornire un’efficace azione di assorbimento dell’essudato e, visto che in alcuni casi l’odore pungente prodotto dalla lesione può rendere difficile la convivenza nella casa di altre persone, agevolare il suo contenimento con l’uso di medicazioni al carbone. Inoltre, è importante valutare il giusto grado di conformabilità della medicazione al letto della lesione, al fine di evitare lo sviluppo di nuove colonie microbiche, mantenendo al contempo un corretto ambiente umido.
La principale difficoltà espressa dai professionisti che si occupano in home care della gestione di queste lesioni cutanee è la necessità di accessi quotidiani per il cambio della medicazione, a causa della quantità notevole di essudato prodotto dalla lesione stessa. A questo proposito, la disponibilità di medicazioni avanzate assorbenti e antimicrobiche costituisce un elemento determinante per ridurre i tempi di guarigione della lesione, così come la presenza di un caregiver compliante, da addestrare per il cambio della medicazione secondaria, che può andare incontro a saturazione durante la giornata al fine di ridurre il rischio di macerazione della cute perilesionale.
La necessità di eliminare il tessuto necrotico dalla lesione potrebbe rendere necessario un debridement chirurgico, per velocizzare la guarigione della lesione, ma la ridotta possibilità di accesso di uno specialista chirurgo che possa eseguire la manovra con tagliente e le eventuali scarse condizioni igieniche dell’ambiente domestico costituiscono fattori che condizionano fortemente la praticabilità di questa attività a domicilio, rendendo necessario il trasporto della persona con ambulanza, verso strutture sanitarie ritenute più appropriate.
Proprio per gestire questi aspetti e ridurre il numero di accessi dei professionisti sanitari, potrebbe essere valutata - a seconda degli obiettivi che si vogliono raggiungere - l’applicazione di terapia a pressione negativa. Purtroppo non sempre sul territorio vi è la disponibilità di accesso a questo tipo di device (utilizzato solo nell’1,7% dei casi, fonte Aiuc) e/o del personale con competenze avanzate in grado di valutarne l’appropriatezza e applicare correttamente il dispositivo.
Importante sottolineare come l’uso di terapie antibiotiche locali non sia supportata da nessuna evidenza scientifica, al contrario può determinare forme di resistenza batterica e rendere vana la sua efficacia a livello clinico. Inoltre, in caso di biofilm, (presente nell’80% delle lesioni cutanee infette), la terapia antibiotica sistemica o locale non sempre è in grado di agire sulla matrice extrapolimerica che avvolge la colonia microbica. Le principali linee guida suggeriscono la somministrazione di terapia antibiotica, quando indicata, solo per via sistemica.
Presa in carico della persona con lesione cutanea cavitaria infetta
Per tutti i motivi fin qui espressi è evidente che la presa in carico del soggetto con lesione cutanea cavitaria infetta non è facile e necessita di competenze specialistiche, non sempre disponibili. Queste competenze sono identificabili in una rete composta da infermieri esperti, aggiornati e adeguatamente formati e da infermieri specialisti in wound care che garantiscono, con la loro expertise, il governo degli accessi per una migliore gestione della lesione, prevenendo o contenendo le complicanze e aderendo al percorso di cura insieme ad altri specialisti per la gestione di situazioni specifiche (es. debridement chirurgico, supporto nutrizionale, ecc.).
I Percorsi Diagnostico Terapeutici Assistenziali (PDTA) dedicati a soggetti a rischio e con lesioni cutanee potrebbero essere una risorsa sia per la messa in rete di questi professionisti che per omogeneizzare gli interventi alla luce delle migliori pratiche, oltre che per governare la spesa di medicazioni avanzate che, in queste situazioni, diventa particolarmente onerosa e potrebbe, in alcune realtà, pesare direttamente sulle famiglie.
L’elevata frequenza di accessi è la difficoltà maggiormente segnalata dai gestori dei servizi assistenziali, ma può essere gestita attraverso l’uso di dispositivi medici, medicazioni avanzate o altre tecnologie, risorse non disponibili uniformemente sul territorio nazionale. È però importante sottolineare come spesso l’attivazione dell’assistenza domiciliare avvenga quando la situazione è già notevolmente compromessa in quanto, spesso, si assiste al tentativo di gestire in modo empirico la lesione cutanea, rallentando o addirittura compromettendone la guarigione.
L’attività di medicazione, infatti, viene vissuta come una competenza di facile acquisizione anche da parte di personale non esperto, mentre il mondo del wound care è molto complesso e richiede competenze avanzate. Un piano di cura non appropriato comporta la comparsa di complicanze a volte difficilmente gestibili; un approccio che, solo in parte, è legato alla medicazione stessa, ma che è basato soprattutto sull’adozione di modalità operative che intendono favorire il passaggio da un’assistenza “reattiva” a un’assistenza “proattiva”.
Inoltre, è importante ribadire che la cura della lesione deve comprendere una visione sistemica dell’individuo con un approccio multidisciplinare e multiprofessionale, affinché ognuno con le proprie specifiche competenze e attraverso un elevato grado di interazione tra i vari stakeholder, cerchi di analizzare le cause e selezionare le terapie ritenute più efficaci e soprattutto più appropriate per la gestione della persona con lesione cutanea, attraverso una interconnessione tra servizi e unità operative diverse espresse sul territorio. Al centro della cura c’è la persona, che va condotta verso un processo di scoperta e una serie di trattamenti che rispondano alle sue esigenze specifiche.
- Articolo redatto in collaborazione con Roberta Seri, Angela Peghetti
















