La medicazione è ritenuta una componente centrale nella cura delle lesioni da pressione (LdP), tuttavia il suo utilizzo deve essere contestualizzato all’interno di un approccio che consideri il paziente nella sua interezza e globalità.
LdP e medicazioni, la fase della valutazione è fondamentale
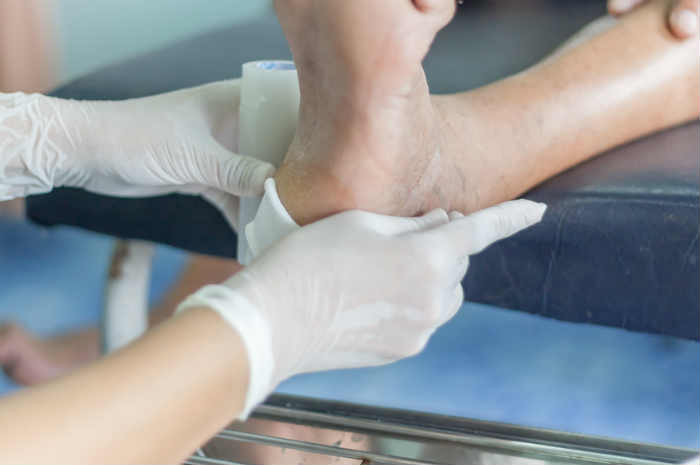
La medicazione delle lesioni parte sempre da una valutazione globale dell'assistito
La valutazione di una persona portatrice di ulcere da pressione è la base per la pianificazione del trattamento, per la stima degli effetti del trattamento e per la comunicazione con altri operatori sanitari.
La prima valutazione dovrebbe determinare la localizzazione, lo stadio e la dimensione della lesione da pressione, unitamente alla presenza di tratti cavi, di tessuto sottominato, di tunnellizzazioni, di essudato, di tessuto necrotico, di tessuto di granulazione ed epitelizzazione.

Valutazione di una lesione da pressione
La valutazione della lesione dovrebbe essere ripetuta con frequenza almeno settimanale, ma il peggioramento sia delle condizioni generali della persona che della lesione stessa, impongono una ripetizione della valutazione della lesione più immediata e la contestuale rivalutazione del piano di trattamento.
Nello sviluppo di un piano di assistenza per il trattamento della lesione da pressione non ci si deve limitare unicamente alla valutazione delle lesioni, ma bisogna considerare il soggetto nella sua totalità.
La valutazione dovrebbe comprendere l’anamnesi e l’esame fisico completo del paziente, l’identificazione di complicanze e patologie concomitanti, la valutazione nutrizionale, la valutazione del dolore, la valutazione dello stato psicosociale e la valutazione del rischio di una persona a sviluppare ulteriori lesioni da pressione.
La medicazione è ritenuta una componente centrale nella cura delle lesioni da pressione (LdP), tuttavia il suo utilizzo deve essere contestualizzato all’interno di un approccio che consideri il paziente nella sua interezza e globalità.
Se infatti l’applicazione di una medicazione appropriata contribuisce ad ottimizzare il microambiente di guarigione della ferita - supportando localmente il processo di riparazione tessutale - è innegabile che anche il prodotto più avanzato e sofisticato non potrà portare una lesione cutanea alla chiusura se in contemporanea non si agisce anche sul fronte del trattamento delle cause che sono alla base del danno tessutale, così come della gestione degli aspetti relativi allo stato di salute generale del paziente, in linea con le indicazioni proposte dal paradigma della Preparazione del Letto della Ferita (WBP).
Occorre dare risalto al fatto che, nel caso in cui una LdP non mostri progressi verso la guarigione entro 2 settimane (o come previsto, viste le condizioni generali del soggetto e l’attitudine alla guarigione), non c’è l’indicazione a cambiare tipo di medicazione, ma c’è la raccomandazione di “rivalutare la LdP, l’individuo e il piano di cura”, a ribadire l’importanza di non preoccuparsi solo del ‘buco’ ma di occuparsi del paziente che c’è intorno a quel ‘buco’.
Nell’ambito di quella che è definita la scelta appropriata della medicazione, le recenti linee guida a cura di NICEe di NPUAP/EPUAP/PPPIA raccomandano di utilizzare medicazioni che promuovono l’ambiente umido e garantiscono l’isolamento termico mantenendo stabile la temperatura fisiologica.
Nello specifico, la medicazione è chiamata a controllare l’essudato presente, senza però essiccare il letto della ferita e nel contempo preservando l’integrità della cute perilesionale mantenendola asciutta.
La guarigione di una lesione è un evento dinamico
Poiché la guarigione di una lesione cutanea è un evento dinamico, le linee guida raccomandano inoltre di “Valutare le LdP ad ogni cambio di medicazione per confermare l’appropriatezza dell’attuale regime di medicazione”.
In altre parole, anche se la medicazione scelta inizialmente era giusta, con il tempo e il variare delle condizioni della ferita e del paziente potrebbe non esserlo più.
In presenza di LdP cavitarie, con spazi cavi e/o sottominati, per garantire l’assorbimento dell’essudato e il controllo della carica batterica, prevenendo la formazione di ascessi, resta valida la regola di riempire il difetto di sostanza con materiale da medicazione che deve conformarsi alla ferita e rimanere in contatto con il letto della LdP.
Si scoraggia tuttavia un riempimento eccessivo per non causare un danno da compressione ai tessuti con conseguente ritardo nella guarigione.
Al cambio di medicazione è fondamentale che tutti i prodotti da medicazione siano rimossi nella interezza. La linea guida NPUAP/EPUAP/PPPIA raccomanda di seguire le indicazioni del produttore, in particolare in riferimento alla frequenza del cambio di medicazione.
In generale, le medicazioni andrebbero lasciate in sede il più a lungo possibile, in base alle condizioni cliniche e in accordo con le istruzioni del produttore, evitando qualsiasi sostituzione inutile.
È stato infatti dimostrato che medicazioni non isolanti o ad alta frequenza di cambio determinano un raffreddamento della superficie della ferita, con rallentamento della guarigione. La proliferazione cellulare raggiunge la massima velocità di replicazione ad una temperatura compresa fra 35°Ce 37°C.
Inoltre, la prematura o troppo frequente rimozione di medicazioni adesive può danneggiare sia la cute perilesionale (stripping delle cellule epiteliali) sia il letto della ferita stessa.
Sostituzione della medicazione
Soprattutto in ambito domiciliare dovrebbe essere previsto un orientamento (alla famiglia, ai caregiver, al paziente, ecc) riguardo i cambi di medicazione d’emergenza, resi necessari a causa di contaminazione, distacco e/o altre problemi legati alla medicazione.
Utilizzare più di una medicazione è una prassi decisamente comune nel trattamento locale delle lesioni cutanee: la “medicazione primaria” (ossia il presidio a diretto contatto con il letto della ferita) ha spesso necessità di un sistema di fissaggio per rimanere in sede o di un’altra medicazione (“medicazione secondaria”) che ne integra o completa l’azione. Tuttavia non sempre sono note o si considerano le conseguenze, l’effetto o i costi della combinazione tra diversi prodotti.
In letteratura, infatti, l’associazione delle medicazioni è stata raramente oggetto di studi. In realtà questa è un’importante omissione, in quanto la performance finale dipende proprio dall’interazione tra medicazione primaria e secondaria.
In generale, le aziende commerciali forniscono suggerimenti sulle possibili associazioni, limitati però alle medicazioni di propria produzione; per quanto riguarda invece gli abbinamenti sconsigliabili, si utilizza come riferimento il fatto che le medicazioni non siano compatibili l’una con l’altra oppure che influenzino negativamente la perfomance dei dispositivi.


















Commento (0)
Devi fare il login per lasciare un commento. Non sei iscritto ?